Pneumonia determinata de Staphylococcus aureus este o afectiune grava, rapid progresiva care, nerecunoscuta in timp util, induce o boala de durata indelungata si mortalitate mare (> 10%). Este mai putin frecnta decat
pneumonia pneumococica sau cea virala, fiind mai des intalnita la sugar.
Bacteriologic si imunologie. Agentul etiologic este un coc (0,5-l,5 mm), gram pozitiv, care poate fi identificat in lanturi scurte sau in gramezi sub forma de ciorchine. Este imobil, nesporulat si necapsulat, aerob si numai facultativ anaerob. Daca pe un frotiu cu produs patologic se evidentiaza coci gram pozitivi alaturi de leucocite, este vorba de stafilococ, pentru ca toti ceilalti coci gram pozitivi, spre deosebire de stafilococ sunt fagocitati de leucocite. Dintre cele peste 20 de specii de stafilococ, cu importanta pentru patologia umana sunt Staphylococcus aureus si mai putin Staphylococcus epidermidis si Staphylococcus saprophyticus. Aceste specii se disting intre ele prin producerea de coagulaza, capacitatea de fermentare a manitolului si rezistenta la antibiotice. in mod tipic stafilococul a denit rezistent la actiunea antibioticelor din grupa p-lactaminelor, pe care le degradeaza enzimatic (
penicilina G). Rezistenta la antibiotice dobandita de Stafilococcus aureus este mediata genetic (cromozomial) sau prin plasmide. Stafilococii transmit rezistenta la antibiotice prin transductie sau conjugare. S-a demonstrat transferul de plasmide in cadrul aceleasi specii. Posibilitatea de a fi infectati cu fagi este utilizata in practica medicala pentru identificari de laborator.
Epidemiologie. S. aureus este responsabil de peste 20% in
infectiile nozocomiale din sectiile de spital, in special sectiile de nou nascuti si cele cu profil chirurgical. Transmiterea agentului patogen este determinata de un complex de interactiuni intre germen, gazda si mediu inconjurator. Standardul sanitar al sectiei si calitatea autocontrolului starii infectioase constituie factori favorizanti. Stafilococul patogen poate fi pus in evidenta la cateva zile
dupa nastere la 90% dintre nou nascuti, demonstrand extrema susceptibilitate la infectare a acestei categorii de varsta, desi nou nascutul dobandeste transplacentar imunitate umorala specifica de tip.
Purtatorii sanatosi de stafilococ in fosele
nazale reprezinta 20-30% dintre adultii testati si 30-50% din populatia infantila in varsta de 4-6 ani (daca frecnteaza colectivitatile de copin). In acesta situatie boala apare totusi numai in conditiile in care se inregistreaza concomitent scaderea rezistentei organismului la imbolnavire. Desi stafilococul este intalnit intr-un procent ridicat in mediul inconjurator supravietuind vreme indelungata in aer sau praf, infectarea avand aceasta sursa a putut fi rareori demonstrata. Doar factorii care cresc susceptibilitatea gazdei la infectii explica valabil posibilitatea bolii stafilococice. Purtatorii sanatosi de germeni constituie sursa de contaminare a mediului (aer, praf, material moale sau instrumentar daca ne referim la spitale). in maternitate este demonstrat ca principala cale de transmitere este mana personalului (infectat sau doar purtator de germeni). Secnta este urmatoarea: nou nascutul infectat contamineaza mana personalului si daca acesta nu se spala meticulos inainte de fiecare manipulare a copilului, transmite prin mana infectia de la un bolnav la altul. Aceste surse contribuie la mentinerea unui rezervor de stafilococ in spital care se transmite de la personal la bolnavi si inrs. Principala masura de prenire a infectiei stafilococice este spalarea mainilor personalului si izolarea bolnavilor infectati. Plagile, tesuturile necrozate sau devitalizate, arsurile, favorizeaza infectia cutanata cu stafilococ.
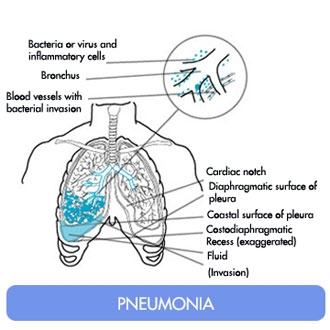
Patogenie. Stafilococul patogen este agentul etiologic al unui larg grup de afectiuni microbiene, dintre care pneumonia si pleurezia purulenta stafilococica ocupa un loc central, dar mai poate produce si infectii cutanate (abcese, furuncule, impetigo),
osteomielita si artrita, infectie urinara, septicemie, soc toxic. Aceasta larga gama de manifestari clinice este posibila deoarece stafilococul are calitatea particulara de a penetra barierele anatomice, de a depasi mecanismele umorale de aparare ale gazdei, de a inactiva celulele fagocitare si de a produce
toxine foarte acti, cele mai cunoscute fiind enterotoxina si toxina epidermolitica. Alte produse stafilococice ii permit cresterea aderentei de tesuturi si interferarea mecanismelor de aparare ale gazdei (peptidoglicani, acidul techoic, proteina A, leucocidina si catalaza). Proteina A secretata de susele de S. aureus reactioneaza in mod special cu IgG, avand capacitatea de a adsorbi imunoglobulinele din ser, impiedicind anticorpii antistafilococici de a actiona ca opsonine si astfel reuseste sa inhibe fagocitarea germenilor de catre leucocite. Leucocidina induce degranularea leucocitelor si influenteaza astfel virulenta stafilococului. Aceasta se coreleaza de asemenea cu producerea de coagulaza (care actioneaza asupra unui factor plasmatic si transforma fibrino-genul in fibrina, contribuind la formarea cheagului). Aderenta stafilococului la tesuturile umane poate fi crescuta de infectiile
virale sau functia ciliara anormala. Infectia stafilococica este favorizata de anomalii functionale ale granulocitelor, corpi straini intratisulari (pentru plagi penetrante sau chirurgicale). Anticorpii antitoxici in titru insuficient ar fi la originea sindromului de soc toxic.
Stafilococul patogen cultivat pe medii artificiale produce o gama larga de exotoxine cu actiune hemolitica, necrozanta, leucocidala, exfoliativa, vasospastica si letala.
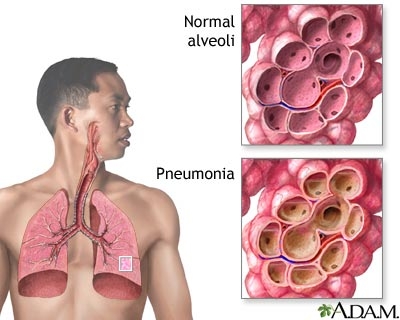
Boala datorata stafilococului rezulta din invazia tesuturilor de catre germeni si reflecta reactia organismului gazda la diferite enzime si toxine de origine microbiana.
5. aureus are o tendinta particulara de a forma abcese si a induce supuratie. in tesuturile susceptibile la infectie se multiplica, produce exotoxine si reactie inflamatorie acuta. in centrul leziunii se formeaza un puroi gros, rde alcatuit in mod caracteristic din germeni, leucocite si substante proteice. Drenarea puroiului asigura vindecarea. Antibioticele nu au acces in focarele supurate si chiar daca ajung acolo sunt distruse si inactivate deoarece la nilul colectiilor supurate germenii nu se mai multiplica si actiunea antimicrobiana a antibioticelor nu se mai exercita. Desi fostii bolnavi au titruri ridicate de
anticorpi antistafilococici, acestia nu ofera protectia estimata pentru prenirea unei noi imbolnaviri.
Pneumonia stafilococica, ca si celelalte pneumonii bacteriene, este mai frecnta in sezonul rece si este precedata obisnuit de o infectie acuta de cai aeriene superioare de etiologie virala. Exista o infectie secntiala virus-stafilococ si o interactiune sinergica gripa-stafilococ. Daca
pneumonia stafilococica survine precoce, in plina evolutie a gripei (cand
virusul gripal poate fi inca izolat), evolutia pneumoniei este deosebit de grava si poate fi urmata chiar de deces. 70% dintre imbolnaviri se intalnesc sub varsta de 1 an si 30% sub varsta de 3 luni.
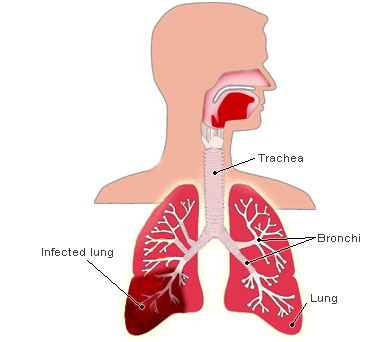
Stafilococul produce o bronho
pneumonie cu focare confluente, care este de obicei unilaterala sau predominant unilaterala (trasatura tipica a bolii). Focare de condensare devin curand zone abcedate, iar dupa eliminarea puroiului raman cavitati restante cu pereti neregulati, care se afla la originea pneumatocelelor. Suprafata pleurei se acopera curand cu un exsudat fibrino-purulent (pleurezie purulenta). Prin ruptura unor abcese subpleurale in zona rsantului pleural se realizeaza piopneumotorax si prin deschiderea concomitenta a abcesului in lumenul unei bronhii (rsantul pulmonar) se produce o fistula bronhopleurala, care intretine un piopneumotorax deschis, foarte caracteristic afectiunii. Din aceste zone pot migra hematogen embolii septice in sedii extrapulmonare.
Stafilococul patrunde in plaman pe cale bronhogena (aerogena). Aceasta entualitate este argumentata de preexistenta unei infectii de cai aeriene superioare in antecedente, de unilateritatea leziunilor, de localizarea predominent dreapta a focarelor de condensare, de topografia segmentara a abceselor si legatura lor anatomica cu sistemul bronsic ca si absenta obisnuita a abceselor in organele extrapulmonare.
Se discuta si posibilitatea infectarii plamanului pe cale hematogena. Adeptii acestei teorii aduc ca argument existenta unei infectii stafilococice in antecedentele bolnavului, afectarea primara a interstitiului pulmonar, sediul subpleural al abceselor multiple care permite evacuarea lor in cavitatea pleurala, ceea ce explica precocitatea interesarii acestei setoase in pneumonia stafilococica. Irigatia comuna a alolelor subpleurale si a pleurei viscerale de catre ramurile terminale ale arterei pulmonare constituie argumentul anatomic pentru a explica infectarea practic concomitenta a plamanului si pleurei in afectiunea care este cunoscuta mai des sub denumirea de stafilococie pleuro-pulmonara.
Una dintre cele mai caracteristice leziuni din pneumonia stafilococica sunt bulele sau pneuma-tocelele. Desi nu sunt intalnite exclusiv in aceasta afectiune, ele sunt considerate tipice pentru aceasta boala. Pneumatocelul ia nastere la sediul unui abces pulmonar primitiv, dupa evacuarea puroiului. Asupra cavitatii restante situate intra-parenchimatos actioneaza o serie de forte care conduc la cresterea dimensiunilor ei. Volumul pneumatocelului si presiunea aerului la acest nil este consecinta fortelor mecanice care actioneaza asupra abcesului pulmonar evacuat, egala cu presiunea aerului din bronhia de drenaj minus forta de retractie elastica a plamanului. Trebuie subliniat ca necroza initiala antreneaza si necroza tesutului elastic pulmonar al zonei afectate. Cresterea dimensiunilor bulei (care depaseste cu mult zona necrotica initiala) nu se poate explica decat prin predominenta primei forte. Pentru aparitia unui pneumatocel este necesar sa existe accesul fostei cavitati abcedante la lumenul unei bronhii semi-permeabile si persistenta in jurul leziunii a unei zone de parenchim pulmonar cu elasticitatea intacta, care sa se lase destins de aerul aflat in presiune. Peretele alolar este supus actiunii a doua tipuri de forte mecanice cu actiune contrarie si anume presiunea aerului intraalolar si retractia elastica a plamanului care se opune presiunii aerului. Forta exercitata asupra peretilor alolari este inrs proportionala cu suprafata si cu cat suprafata este mai mica, forta este mai mare. Ca urmare a abcedarii parenchimului pulmonar indusa de S. aureus se distruge un numar mare de alole pulmonare. in acest fel scade suprafata asupra careia actioneaza presiunea aerului din caile aeriene inferioare si la sfirsitul inspirului (moment de maxima solicitare), se depaseste rezistenta opusa de forta elastica a pulmonilor, cavitatea restanta marindu-si dimensiunea. Cu cat au fost distruse mai multe septuri interalolare, cu atat suprafata este mai mica. Fenomenul devine extensiv si se explica de ce pot apare pneumatocele noi chiar in perioada de vindecare a procesului supurativ (la 6-8 saptamani de la debutul bolii).
Piopneumotorax-u se produce prin efractia unei bule plina cu aer in tensiune, in cavitatea pleurala, in care preexista lichid purulent sau prin efractie pleurala a unui abces intraparenhimatos, cu conditia ca aceasta colectie sa mentina legatura cu o bronhie permeabila. Intra in discutie si entualitatea suprainfectarii unui pneumotorax preexistent. Comunicarea cavitatii pleurale cu arborele bronsic la nilul unei zone parenchimatoase necrozante, care are loc dintr-un orificiu larg, permite ca
tensiunea si compozitia aerului din cavitatea pleurala sa fie identice cu ale aerului atmosferic. Acesta este asa numitul pneumotorax deschis care se va infecta obligatoriu, transfor-mandu-se in piopneumotorax si care nu are tendinta sa se vindece pana la inchiderea fistulei pleuro-bronsice. Existenta pneumotoraxului constituie un factor favorizant pentru inchiderea fistulei pleuro-bronsice, colabarea plamanului sub actiunea aerului din pleura, conducand la micsorarea marginilor orifi-ciului de efractie, urmata de un proces de cicatrizare, care survine invariabil, dar la un interval de timp greu de estimat, de obicei in cursul primelor 6 saptamani de boala.
Pneumotoraxul cu supapa presupune circulatia aerului prin fistula pleuro-bronsica intr-un singur sens (plamani-pleura). In timpul inspiratiei plamanul colabat de pneumotorax isi creste moderat volumul si aerul reuseste sa patrunda in pleura, dar in expiratie fistula se inchide functional si nu mai permite iesirea lui. La sfarsitul fiecarei inspiratii se adauga un nou volum de aer care patrunde in pleura, avand ca efect cresterea presiuni intrapleurale cu agravarea dramatica a sindromului de
insuficienta respiratorie de tip restrictiv.
Manifestari clinice. Bolnavul este de obicei un
sugar cu anamneza de infectie stafilococica cutanata in antecedentele lui sau ale unui membru al familiei. Anamnestic se poate evidentia existenta unei infectii acute virale in antecedentele imediate (o saptamana), localizata la caile aeriene superioare sau inferioare, inaintea generalizarii vaccinarii antirujeolice,
rujeola aparea frecnt in istoricul copiilor cu pneumonie stafilococica.
Debutul bolii este brutal, cu alterarea brusca a starii generale,
febra cu valori mari,
tuse si instalarea rapida a unui sindrom functional de insuficienta acuta respiratorie majora, asociat unui sindrom toxiinfectios grav, care initial domina loul clinic. Copilul are starea generala evident influentata, este anorexie, anxios, letargic, aspectul lui fiind etichetat ca "toxic". Examenul clinic evidentiaza cianoza perioronazala, geamat expirator, batai ale aripilor nasului, dispnee cu polipnee si tiraj. Se asociaza simptomatologia socului infectios cu extremitati reci si tegumente marmorate, tenta palid cianotica, tahicardie,
hipotensiune arteriala, oligurie, alterarea senzoriului. De obicei exista manifestari gastrointestinale in care domina meteorismul abdominal prin ileus paralitic (toxic) si se mai noteaza
anorexie sera (totala),
varsaturi si chiar scaune diareice.
Foarte caracteristic pentru aceasta afectiune este progresiunea rapida a semnelor si simptomelor si marea lor variabilitate la interval scurt, remarcabile la 2 examinari succesi.
Examenul fizic al aparatului respirator permite diagnosticul de pneumonie bacteriana, trecerea in diferite stadii evoluti facandu-se cu mare rapiditate, chiar in cursul aceleasi zile.
Stadiul initial, pe care il surprindem uneori nu permite nici o sugestie etiologica, simptomatologia bolnavului corespunzand diagnosticului de pneumonie acuta virala. Atrag atentia discordanta dintre aspectul general grav al bolnavului si
saracia modificarilor obiecti pulmonare (clinice si radiologice).
Stadiul abcedat (pneumonie abcedanta primitiva) este considerat etapa urmatoare de evolutie. Aspectul clinic este cel de bronhopneumonie masiva, cu bloc pneumonie hepatizat unilateral sau numeroase abcese peribronsice cu aspect
radiologie confluent. Sindromul toxiinfectios general continua sa domine loul clinic in timp ce examenul fizic pulmonar evidentiaza submatitate la nilul hemitoracelui afectat, raluri crepitante si suberepitante, respiratie "suflanta". in acest stadiu se poate sesiza discordanta intre saracia datelor obtinute la examenul fizic pulmonar si "bogatia" modificarilor radiologice. Febra cu valori mari evolueaza in medie 6 saptamani.
Stadiul de pleurezie masiva (intalnit la peste 50% din cazuri) poate fi surprins in evolutie sau chiar la examinare clinica initiala. Percutia evidentiaza matitate lemnoasa la nilul unui hemitorace (partial sau total), in contrast cu hipersonoritatea remarcata prin atie in hemitoracele opus. Auscultatia plamanului constata murmur cular abolit sau suflu tubopleuretic, iar deplasarea cordului in hemitoracele drept de catre o pleurezie care evolueaza in stanga, explica auscultatia zgomotelor cardiace in dreapta sternului.
Pleurezia de mare cavitate se complica curand cu piopneumotorax (60-70%) si matitatea dura initiala este inlocuita total sau partial prin hipersonoritate si miscari asimetrice ale toracelui. Daca este vorba de un pneumotorax cu supapa efractia pleurei se exprima clinic printr-o agravare brutala a sindromului functional respirator, cu aparitia unor semne gra de insuficienta respiratorie de tip restrictiv, care reclama interntie terapeutica de urgenta. Modificarile sesizate la examenul fizic pulmonar pot fi minime la
sugarul mic, chiar in cazul unui pneumotorax voluminos.In functie de cantitatea de aer care ocupa partial sau total cavitatea pleurala, se vorbeste de pneumotorax minor sau moderat (colaps pulmonar < 30%) sau pneumotorax major (colabarea plamanului cuprinde 30-70% din suprafata). in cazul unui colaps pulmonar total se poate presupune existenta unui pneumotorax cu supapa.
Instalarea pneumomediastinului este sugerata clinic de aparitia emfizemului subcutanat la baza gatului sau numai de o agravare brutala a simptomatologiei cardio-respiratorii.
Forma buloasa extensiva se remarca in evolutia a 87-90% din cazuri si reprezinta o manifestare clinico-radiologica caracteristica pneumoniei stafilo-cocice. Pneumatocelele apar dupa a 12-a zi de la debutul bolii si daca sunt de volum mic sunt asimpto-matice clinic, fiind doar o descoperire radiologica. Evolutia lor va fi urmarita numai radiologie; ele manifesta urmatoarele tendinte:
- stergerea concentrica progresiva, intr-un interval care variaza intre 2-3 saptamani si 2 ani. "Stergerea" lor este consecinta ameliorarii elasticitatii parenchimului din zona de cinatate;
- marire de volum, cu modificare de forma si pozitie, consecinta fortelor care se opun sau contribuie la distensia peretilor. Avand peretii foarte subtiri acestea se pot rupe, realizand coalescenta a doua bule cine;
- ruperea peretilor bulei situate excentric fie in pleura, fie la nilul mediastinului, (constituie mecanismul pneumomotoraxului sau a pneumomediastinului).
Este de mentionat caracterul mai mult didactic al acestei clasificari in stadii evoluti clinico-radiologice a stafilocociei pleuro-pulmonare deoarece marea variabilitate in timp a imaginilor radiologice, concomitenta existentei a 2-3 tipuri de leziuni (pneumatocel, piopneumotorax si pneumomediastin, de exemplu), precum si lipsa lor de succesiune dupa un anumit tipar, nu permite aceasta.
Decompensarea cardiaca, care insoteste in special accidentele mecanice, se manifesta prin tahicardie hepatomegalie, agravarea cianozei si a dispneei.
Bolnavul poate prezenta de asemenea semne clinice care exprima
edemul cerebral (generat de hipoxie, hipercarbie). Copilul are agitatie alternand cu somnolenta, alte
tulburari de senzoriu, convulsii. Aceasta simptomatologie impune excluderea unei complicatii meningeene prin practicarea unei punctii rahidiene.
Forma septicemica se intalneste in circa 25% din cazuri si se manifesta clinic prin pneumonie abcedata bilaterala si cel putin inca o localizare extrapulmonara, cum sunt
artrita supurata, osteomielita (32% la sugari) sau
meningita stafilococica, complicatie considerata relativa rara.
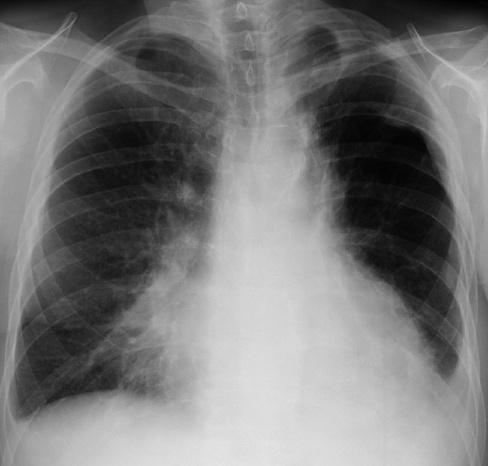
Diagnostic de laborator. Examenul radiologie este suran in diagnosticul pneumoniei stafilococice si trebuie efectuat obligatoriu in pozitie rticala pentru aprecierea exacta a leziunilor. Este una din putinele situatii in care examenul radiologie poate aduce o sugestie etiologica.In stadiul initial aspectul radiologie este de pneumonie interstitiala sau bronhopneumonie nespecifica, cu focare confluente, macronodulare. Suspiciunea etiologiei stafilococice va fi trezita de unilateralitatea leziunilor (65% in dreapta).In 20% din cazuri exista de la inceput bilateralitatea leziunilor, lipsind medicul de un important criteriu de diagnostic pozitiv.
In timpul perioadei de stare a bolii, aspectul radiologie cvasicaracteristic permite suspiciunea etiologica, chiar in afara unor do bacteriologice. Se remarca extrema variabilitate a imaginilor, discordanta dintre clinica si radiologie. Deoarece stadiile evoluti ale boli au fost etichetate clinico-radiologic, se descrie stadiul abcedat primitiv, stadiul de pleurezie de mare cavitate cu sau fara pneumotorax, emfizem medias-tinal si stadiul bulos cu pneumatocele de dimensiuni variabile si sedii mereu schimbabile. Daca "fixitatea" imaginilor radiologice trebuie sa conduca la revizuirea dignosticului etiologic, progresiunea rapida a lor (ore) de la bronhopneumonie la pleurezie si la piopneumo-torax si mai ales aparitia pneumatocelelor este considerata extrem de sugestiva pentru diagnosticul de stafilococie pleuro-pulmonara. Se impune repetarea examenului radiologie la intervale scurte si efectuarea de radiografii, care sa permita area leziunilor si a evolutiei lor. Vindecarea clinica precede evident vindecarea radiologica si persistenta unor bule reziduale asimptomatice poate fi demonstrata saptamani sau luni de la episodul acut.
Hemograma evidentiaza
anemie hipocroma intrainfectioasa si leucocitoza (> 20.000/mm3) cu neutrofilie (75-85%) si deviere la stanga a formulei leucocitare. Leucopenia intalnita in cazurile foarte gra semnaleaza un prognostic rezervat. Proteina C reactiva este prezenta (intens pozitiv), iar cresterea semnificativa a valorii fibrinogenului seric explica valorile mari ale VSH (> 50 mm/ora), test care exprima evolutivitatea bolii.
Stafilococul auriu se pune in evidenta prin culturi poziti (hemocultura, culturi din puroiul pleural). Nu se considera sugestiva pentru sustinerea etiologiei stafilococice a unei afectiuni acute respiratorii obtinerea unei culturi poziti din fosele nazale (incidenta mare a purtatorilor sanatosi de germeni). Culturile poziti vor fi dublate de teste de patogenitate pentru stafilococ.
Examenul lichidului pleural trebuie sa raspunda la intrebarea transsudat sau exsudat? Pentru exsudat se mai utilizeaza in unele laboratoare testul Rivalta (care este pozitiv), dar semnatura este data de numarul de leucocite polimorfonucleare (> 1.000/mm3, de obicei 30.000- 100.000/mm3), greutatea specifica a lichidului (> 1016),
proteine totale (> 2,5 g/dl) si nilul scazut al glucozei (< 60 mg/100 ml); pH-ul lichidului este mai mic de 7,3. Un lichid pleural care contine peste 25.000 polimorfonucleare/mm3 este un empiem.
Evolutie. Pneumonia stafilococica este o afectiune grava care presupune stadii clinico-radiologice succesi si i se poate recunoaste o faza acuta urmata de una subacuta.
Durata fazei acute este considerata a fi de 6-8 saptamani (coincide cu durata febrei septice) si constituie perioada in care se poate inregistra risc vital pentru bolnav. Sindromul toxiinfectios, care este maxim la inceputul imbolnavirii, poate determina exitus in primele 3-4 zile de la debutul bolii. Toate stadiile clinico-radiologice se succed in aceasta etapa evolutiva, in care domina si accidentele mecanice. S-a spus despre aceasta faza ca orice greseala terapeutica se face rapid si se plateste foarte scump. Experienta celui care ingrijeste bolnavul este de maxima importanta pentru silirea atitudinii terapeutice de urgenta, uneori fiind necesare gesturi "eroice". Moartea bolnavului poate surni si in aceasta etapa prin accidente mecanice incompetent asistate.
Dupa 2-3 saptamani de evolutie, cu limite foarte largi (6-8 saptamani) se instaleaza perioada de evolutie subacuta, a carei durata este si mai greu de delimitat decat a precedentei. Se accepta ca debut al stadiului subacut disparitia sindromului toxinfectios, afebrili-tatea persistenta a bolnavului, renirea la normal a valorilor VSH si leucocitelor. De obicei persista un pneumotorax rezidual si pneumatocelele, fiind posibila si aparitia unor bule noi.
Ca o importanta caracteristica a bolii notam ca nu se remarca recaderi sau recidi in stafilococia pleuro-pulmonara si semnele clinice regreseaza in timpul spitalizarii (6-8 saptamani). Leziunile reziduale constau din reactii interstitiale (persistente 1-2 luni), pneumatocele (unice sau multiple), care se vor sterge concentric intr-un interval lung de timp (2-l2 luni), pahipleurita cu fibrotorax (nu depaseste 5% din cazuri). Prognosticul indepartat al acestor bolnavi poate fi considerat foarte bun, fara semne de insuficienta respiratorie sau alte sechele functionale.
Se poate spune ca desi evolutia cazurilor este uneori dramatica, daca se asigura supravietuirea lor in faza acuta, in final se obtine restitutio ad integrum.
In formele septicemice mortalitatea este de 25-30%, mai ales daca este vorba de sugar de varsta mica cu multiple handicapuri biologice. Statisticile mai chi raportau mortalitate de 70% in aceste cazuri. In unctie de autori si lotul studiat mortalitatea prin meumonie stafilococica este acum de 10%.
Diagnostic diferential. Diagnosticul precoce al bolii, in special la sugar, intampina reale dificultati. Debutul brutal si sindromul toxiinfectios grav asociat cu fenomene de insuficienta respiratorie majora trebuie sa trezeasca suspiciunea medicului asupra acestei etiologii, pana la proba contrarie. Anamneza pozitiva pentru piodermita sau mastita mamei vor fi inregistrate ca elemente in favoarea diagnosticului pozitiv.
Diagnosticul diferential se impune separat pentru fiecare forma clinico-radiologica. Stadiul initial in care afectiunea are elemente clinice comune cu orice pneumonie interstitiala este rapid depasit, desi discordanta dintre alterarea marcata a starii generale si saracia modificarilor clinico-radiologice trebuie sa .traga atentia.
Adevaratele probleme de diagnostic diferential apar in stadiul de empiem plus pneumatocele, aspecte clinico-radiologice identice putand fi realizate si in lte pneumonii de origine microbiana, cum sunt pneumonia pneumococica, streptococica, cu Haemophilus influenzae, Klebsiella pneumoniae, Escherichia
coli sau pneumonia cazeoasa partial evacuata. Ocazional, aspirarea unui corp strain care nu este radioopac, urmata de aparitia unui abces pulmonar conduce la aspecte asemanatoare. in stadiul de pleurezie de mare cavitate intra in discutie toate etiologiile hemitoracelui opac la copil, iar in stadiul pneumatocelelor izolate se impune toata gama diagnosticului diferential al imaginilor clare intrapulmonare (chist pulmonar congenital, emfizem gigant congenital pseudocavitar) mai ales ca aceste malformatii pulmonare se pot infecta secundar. Imagini hidroaerice in hemitoracele stang, cu deplasarea spre dreapta a mediastinului trebuie uneori distinse de
hernia diafragmatica in care domina loul unei insuficiente acute respiratorii. Suprainfectia plamanului contralateral adauga sindrom toxiinfectios evocator pentru pneumonie. Chistul hidatic pulmonar, partial evacuat si suprainfectat poate evolua cu imagini radiologice echivoce pentru acest diagnostic. Tuberculoza pulmonara se poate complica cu o stafilococie pleuro-pulmonara, crescand dificultatea si complexitatea diagnosticului etiologic, moduland atitudinea terapeutica. Probarea etiologiei stafilo-cocice prin examene bacteriologice adecvate rezolva problema de diagnostic, dar nu exclude posibilitatea coexistentei bolii cu alte afectiuni pulmonare anterioare suprainfectate cu stafilococ.
Complicatii. Empiemul, piopneumotoraxul si pneumatocelele sunt considerate elemente evoluti caracteristice si previzibile si nu sunt etichetate drept complicatii ale pneumoniei stafilococice.
Leziunile septice metastatice realizate prin diseminari hematogene in sedii extrapulmonare constituie complicatii adevarate. Astfel vor fi etichetate artritele septice si osteomielita (mai frecnte la sugar), meningita, pericardita si
abcesele cerebrale. Determinarile septice se insotesc de tot cortegiul de semne si simptome ale septicemiei, inclusiv manifestarile hematologice din care nu lipsesc coagularea intra-vasculara diseminata sau socul infectios.
Accidentele mecanice survin in momentul constituirii piopneumotoraxului sau pneumo-mediastinului si conduc la agravarea brutala a fenomenelor de insuficienta cardio-respiratorie.
Tot dintre complicatii se mai poate cita supra-infectia cu un al doilea agent microbian (de obicei un germen gram negativ, entual chiar Pseudomonas aeruginosa). Complicatia a fost semnalata in cazuri de drenaj pleural pasiv care a necesitat un timp indelungat pana la completa vindecare.
Afectarea hepatica este semnalata uneori si poate fi explicata fie prin invazia directa a parenchimului hepatic de catre agentul infectios, fie prin leziuni hepatice celulare determinate de toxine microbiene sau prin actiunea hepatotoxica a unor antibiotice.
Tratament. Se impune tratament antibiotic energic si drenarea colectiilor purulente, fara a se neglija tratamentul suportiv (oxigenoterapie, terapie de desocare, hidratare parenterala, reechilibrare hidroelectrolitica si acido-bazica, transfuzie pentru corectarea anemiei asociate, tratament adecvat al coagularii intravasculare diseminate).
Terapia antibiotica se bazeaza pe peniciline semisintetice de tipul meticilinei, in doza de 200 mg/ kg/zi sau al oxacilinei in doza de 120-200 mg/kg/zi, administrate i.v. Se va aa in dere entuala nefrotoxicitate a meticilinei. Daca s-a facut dovada sensibilitatii germenului la penicilina G, aceasta se va administra in doza de 400.000 Ul/kg/zi, entual in asociatie cu cele anterior citate, fara a exista suficiente argumente privind superioritatea acestei atitudini terapeutice.
Din grupa isoxazolilpenicilinelor sau a penicilinelor antistafilococice se mai poate recomanda dicloxacilina in doza de 60-l00 mg/kg/zi sau flucloxacilina in doza de 80-l20 mg/kg/zi. Ultimul va fi preferat pentru administrare parenterala, in timp ce dicloxacilina pentru administrare orala (superior ca absorbtie, realizand cele mai inalte nile serice). Durata tratamentului trebuie asigurata minimum 4 saptamani.
Pentru bolnavii cu
alergie dodita la P-lactamine se va opta pentru un produs din clasa cefalosporinelor, cele de generatia I-a avand actiune antistafilococica dodita. Astfel se poate recomanda cefalotin (50-200 mg/kg/zi) sau cefazolin (60-l00 mg/kg/zi). Aceste preparate dau accidente alergice mai rar, dar au un grad de toxicitate renala. Din grupa cefalosporinelor din generatia a Ii-a, cefamandol este considerat a aa actiune antistafilococica specifica, doza recomandata fiind de 75-l60 mg/kg/zi. Dintre cefalosporinele de generatia a IH-a: cefoperazon (Cefobid), cefotaxim (Claforan), ceftriaxon (Rocephine) au actiune tipica asupra stafilococului auriu. Doza este de 50-l00 mg/ kg. Chinolonele (ciprofloxacina) in doza de 30 mg/kg are de asemenea actiune antistafilococica.
Preparatul Augmentin este o asociere intre amoxicilina si acidul clavulanic (1/4), care confera produsului actiune antistafilococica neta (acidul clavulanic distruge P-lactamaza). Doza recomandata este de 50-80 mg/kg/zi pentru administrare in PEV. Beactyl este o asociere intre ticarcilina si acidul clavulanic, doza fiind de 250-300 mg/kg pentru ticarcilina, indicat in suprainfectiile cu germeni gram negativi.
Unii autori recomanda de la inceput o asociere de antibiotice (o penicilina semisintetica si un amino-glicozid din categoria gentamicina sau tobramicina (5-6 mg/kg), amikacina (15 mg/kg) sau sisomicina (5 mg/kg). Se stie ca acest grup de antibiotice actioneaza sinergie cu p-lactaminele. Durata utilizarii lor nu va depasi 1-2 saptamani, iar intervalul dintre doua cure, daca evolutia bolnavului impune, va fi de cel putin 3 saptamani. Exista discordanta intre rezultatele obtinute in vitro (actiune antistafilococica buna) si cele obtinute in vivo (rezultate modeste in monotera-pie). Din aceste moti unii autori considera asocierea aminoglicozidelor in terapia antistafilococica ca avand o eficienta discuila.
Rifampicina ramane o alta alternativa terapeutica in doza de 10-20 mg/kg/zi, dar trebuie sa fie considerata o optiune secundara, daca s-a ajuns la impas terapeutic sau nu am la indemana produse de prima optiune.
Tratamentul local este indicat de obicei in 73% din cazuri si vizeaza evacuarea colectiilor purulente, fara de care vindecarea bolnavului nu poate fi sperata. Se recomanda, in functie de aspectul clinico-radiologic, punctii pleurale evacuatorii, punctii in bule sau abcese, drenaj pleural pasiv sau exsuflare pasiva continua pe ac gros sau prin pleurotomie.
Toranceteza este indicata in toate cazurile in care se suspecteaza clinico-radiologic empiem. Se declara ca orice empiem trebuie drenat intr-un sistem inchis.
Unii medici prefera sa administreze cu 30 minute inaintea torancetezei medicatie sedativa usoara (plegomazin 0,5 mg/kg sau romergan 0,5 mg/kg) urmat de monitorizare cardiorespiratorie in urmatoarele 6-8 ore. Sugarii vor fi bine imobilizati, pentru ca tipatul si miscarea ar putea favoriza traumatizarea nedorita a plamanului. Sediul punctiei este ales in plina zona de matitate, pe linia scapulara (axilara posterioara). De obicei se punctioneaza in spatiul V intercostal (la varful scapulei, copilul fiind tinut cu bratele in sus). Se recomanda
anestezia locala cu xilina 1 % mai ales la copilul mare. Pentru a respecta distanta maxima la care dorim sa patrundem in torace aceasta va fi marcata de un dop de cauciuc pe care acul il strabate. Existenta acestui reper usureaza ulterior fixarea acului prin benzi adezi de peretele toracic. Se repereaza spatiul intercostal, sediul punctiei si se introduce acul razant cu marginea superioara a coastei inferioare, protejand astfel pachetul vasculo-nervos intercostal. Pentru a permite scurgerea puroiului gros, diametrul intern al acului trebuie sa fie suficient de mare (22 sau 25). Daca nu ne limitam doar la punctie diagnostica, ci intentionam sa instalam drenaj pleural continuu (entualitatea cea mai frecnta), se introduce un cateter de drenaj pleural cu dimensiune 8-l0 pentru sugar si >28 pentru copil. Daca lichidul nu incepe sa curga, se "cauta" colectia indreptand cateterul medial sau lateral. in acest caz de insucces este necesara uneori repunctionarea bolnavului, intr-un spatiu intercostal caudal.
Daca toranceteza are drept scop drenarea aerului din pleura, sediul drenajului va fi pe linia axilara medie sau in spatiul 2-3 intercostal pe linia medioclaviculara.
Cateterul pleural se conecteaza la sistemul de drenaj cu tub inchis tip Beclair. Vasul va fi situat la 50 cm sub nilul bolnavului. in acest recipient lichidul va ocupa 1/5,1/4 din volum si va fi constituit dintr-o solutie dezinfectanta (cloramina 5% sau solutie de permanganat de potasiu 1/6.000). Se realizeaza un sistem de drenaj pleural pasiv.In cazul in care se dreneaza un piopneumotorax, prin tubul de dren barboteaza aer sub presiune si puroi. Daca sistemul de drenaj functioneaza normal, dupa evacuarea aerului sub presiune, lichidul din borcan are tendinta sa se ridice cativa centrimetri in tub in timpul inspiratiei (presiunea inspiratorie este subatmosfe-rica). Pentru a vizualiza mai bine acest "joc" este bine sa coloram lichidul din borcan (solutia de permanganat de potasiu are aceasta calitate).
Drenajul cu ac si cateter pleural poate fi inlocuit prin pleurotomie minima prin care se introduce o sonda Pezzer, indicatie majora avand colectiile purulente abundente, consistenta mare a puroiului pleural sau fistula bronho-pleurala de mari dimensiuni. Reexpansionarea plamanului colabat este armonica si tridimensionala, presiunea negativa realizata prin drenaj fiind de valori scazute. Se asteapta reexpansionarea plamanilor timp de 6 saptamani, aceasta durata lunga, uneori necesara, crescand riscul unor infectii cu germeni gram-negativi selectionati in spital.
Problema suprimarii drenajului pleural se pune pe criterii clinice si radiologice (totdeauna suficiente). Ea se impune in momentul in care nu mai exista oscilatii respiratorii ale nilului lichidului din vas (semn ca s-a realizat aderenta intre pleura viscerala si parietala si fistula pleuro-pulmonara s-a inchis). Este prudent ca inainte de suprimarea definitiva a drenului sa pensam tubulatura timp de 24 de ore, urmarind bolnavul clinic si radiologie.
Reexpansionarea plamanului nu se produce daca fistula are dimensiuni deosebit de mari, ramanand beanta (necesita fistulorafie), in caz de pahipleurita masiva (necesita decorticarea plamanului), daca este vorba de atelectazie pulmonara prin obstructie bronsica.
Incidentele si accidentele torancetezei pot fi urmatoarele (risc 0,5%):
1. Punctionarea plamanului cu hemoragie consecutiva. Pe tubul de dren apare sange proaspat, rosu-aerat, bolnavul tuseste si uneori elimina sputa hemoptoica (copilul mare). Se evita acest accident daca drenajul se face cu cateter de material plastic.
2. Hemoragie intercostala prin ranirea pachetului vasculonervos.
3. Emfizem subcutanat, daca lumenul acului este prea mic si nu permite evacuarea eficienta a aerului pleural aflat sub presiune.
4. Punctionarea in afara sediilor de electie poate induce traumatizarea ficatului, splinei, rinichilor, cordului sau a vaselor mari.
Drenajul pleural pasiv continuu este de preferat unor punctii pleurale evacuatorii repetate, avand in dere viteza neasteptata cu care se reface cantitatea de puroi pleural sau aer din pleura. In cazuri exceptionale, insertia intrapleurala a unui singur cateter este insuficienta si se utilizeaza doua sedii de drenaj.
Spalaturile pleurale nu sunt recomandate de toti autorii. Ele sunt indicate in cazul unui puroi deosebit de vascos, care trebuie fluidifiat pentru a i se asigura drenajul. Se utilizeaza ser fiziologic steril la temperatura apropiata de temperatura corpului. Presiunea cu care este introdus pe cateterul intrapleural trebuie sa fie blanda existand riscul de a impinge lichidul din pleura infectata prin fistula pleuro-bronsica si de a disemina infectia prin aceasta manevra intempestiva. Introducerea de antibiotice si solutie de tripsina local nu pare a fi de mare beneficiu, crescand riscul de pne-umotorax sau reactii sistemice toxice. Gamaglobulina pentru injectie i.v. in doza de 200 mg/kg, poate favoriza vindecarea.
Tratamentul pneumoniei stafilococice este complex, de lunga durata si scump, impunand solutii terapeutice care trebuie aplicate de urgenta, manevre chirurgicale si o mare experienta din partea medicului. Existenta unor subsectii specializate in tratamentul supuratiilor pulmonare are avantajul izolarii bolnavilor si crearii unui colectiv de medici si cadre medii cu experienta in tratamentul acestei afectiuni.
Prognostic. Pneumonia stafilococica este o afectiune grava. Introducerea in arsenalul terapeutic a unor
droguri noi cu activitate antistafilococica specifica precum si perfectionarea tehnicilor, o mai buna standardizare a indicatiilor diferitelor tipuri de manevre pentru asigurarea drenajului pleural, au condus la scaderea mortalitatii prin aceasta afectiune de la 20% in 1962 (Vialatte) la 11,4% in 1975 (Spitalul central de copin-Bucuresti).
Insuccesele apar in cazul aplicarii tardi a tratamentului antibiotic tintit (la 7-l4 zile de la debutul clinic al bolii) sau in cazul septicemiei stafilococice (focare metastatice extrapulmonare). Fata de dramatismul acestei afectiuni, rezultatele finale sunt in general bune, rata de supravietuire depasind 90% dintre bolnavi, in timp ce prognosticul functional indepartat este foarte bun, numarul cazurilor care supravietuiesc cu sechele pleurale definiti fiind foarte mic (< 5%).