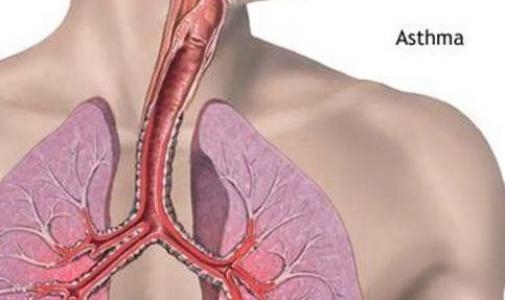
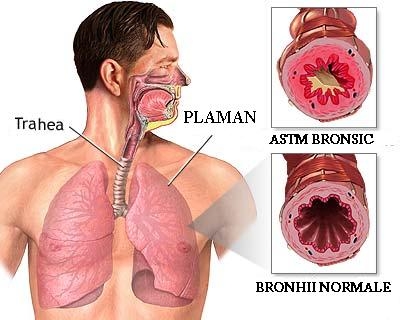
Definitie: afectiune respiratorie cronica caracterizata prin
obstructia reversibila a cailor aeriene inferioare. Reducere fluxului de aer este reversibila spontan sau sub actiunea tratamentului, iar in cazurile grave revenirea la normal a diametrului lumenului bronsic nu este niciodata completa. Micsorarea lumenului bronsic se datoreste unui proces complex in care se implica in proportii variate 3 categorii de factori si anume:
1. Infiamatia caracterizata prin edem al peretelui si cresterea secretiilor mucoase in lumenul bronsic.
2. Spasmul musculaturii netede a bronhiilor.
3. Hiperreactivitate bronsica, la un numar variat de stimuli (caracter innascut).
Patogenie. Declansarea crizei acute de
astm poate fi facuta sub influenta unor stimuli foarte diferiti cum ar fi infectie, alergeni respiratori, substante iritante si poluante, substante chimice (medicamente), efort fizic, emotii. Se poate deduce ca
astmul alergic reprezinta numai o parte din cazuri in timp ce astmul declansat de infectii cumuleaza un numar apreciabil de cazuri la copil. Indiferent de stimuli (infectie, alergeni) fenomenele se desfasoara dupa o anumita secventa si conduc la aceleasi evenimente fiziopatologice, copilul avand teren atopic.
Primul eveniment "trigger" este reprezentat de eliberarea de mediatori chimici ai inflamatiei din celulele mastocitare, macrofage si celulele epiteliale. Aceste substante produc activarea si directioneaza migrarea infiltratului inflamator reprezentat de eozinofile, neutrofile si limfocite.
Mediatorii eliberati din mastocite sunt: histamina, leukotriene, prostanglandine, bradikinina, factori activatori ai plachetelor. in afara de acestea intervin si neuropeptidele reprezentate de substanta P, neurokinina A, CGRP {calcitonin gene related peptid). Doua dintre aceste substante merita a fi tratate . mai amanuntit.
Histamina de la nivelul cailor aeriene inferioare provine exclusiv din degranularea mastocitelor, care sunt situate atat in alveole cat si in bronhii, la nivelul epiteliului (nu in submucoasa). Atat cresterea permeabilitatii vasculare cat si bronhoconstrictia sunt mediate prin intermediul receptorilor Hj. Multe medicamente reputate a avea actiune antiastmatica atenueaza fenomenele prin blocarea receptorilor H,.
Leukotrienele sunt peptolipide, produse de meolism ale acidului arahidonic. Leukotrienele initiaza activarea limfocitelor si leucocitelor, cu eliberarea de mediatori chimici ai inflamatiei. Leukotrienele apar sub actiunea unui grup de enzime 5 lipoxigenaza, care se gaseste numai in celulele seriei mieloide (polimorfonucleare, mastocite, eozinofile si bazofile). Primul compus este leukotriena A 4 care se transforma in leukotriena B4, care este un mediator al inflamatiei. Un alt grup de produse care apar in cascada sunt leukotrienele C4, D4-E4, care sunt mediatori ai reactiei alergice. Leukotriena D4 are efect bronhoconstrictor de 1.000 de ori mai puternic decat histamina.
Leukotrienele B4 au rol in inflamatie stimuland leucocitelc prin chemotaxis, chemokinezis, agregare, adeziune si eliberarea de enzime lizozomale. Activeaza concomitent si asupra Hmfocitelor activand limfocitele T-killer si supresoare.
Inflamatia este considerata evenimentul esential in patogenia astmului, fiind implicata atat in obstructia lumenului bronsic cat si in accentuarea hiper-reactivitatii.
Primum movens pare a fi alterarea permeabilitatii roicrovasculare, care explica atat
edemul (situat intre stratul muscular si mucoasa) cat si cresterea volumului secretiilor bronsice. Edemul poate fi "rezolvat" prin interventia a doi factori si anume: clearence-\x\ limfatic (care actioneaza foarte lent) si secretia epiteliala in lumen, prin transportul paracelular al lichidului de edem intre celulele epiteliale din submucoasa catre lumenul bronsic. Acest transport se declanseaza dupa cateva secunde si constituie factorul major de obstructie din astm. Drenarea acestui lichid bogat in
proteine spre lumenul bronsic trebuie considerat ca facand parte din mecanismele de aparare ale organismului. Concomitent este stimulata si secretia de mucus prin antrenarea in acest proces a glandelor submucoase peribronsice. Edemul tulbura integritatea epiteliului bronsic, ceea ce conduce la cresterea permeabilitatii si sensibilitatii acestuia la substante iritante, alergeni inhalatori si mediatori chimici ai inflamatiei. Transsudarea de lichid si cresterea volumului secretiilor din lumen reduce activitatea clearence-ulm mucociliar.
Bronhoconstrictia. Spasmul bronsic este un alt element caracteristic crizei de astm si este responsabil de o parte din manifestarile clinice ale bolii. Se dezvolta brusc sau mai lent, cedeaza partial sau total sub actiunea tratamentului.
Caile aeriene inferioare sunt inervate predominent parasimpatic si eliberarea de acetilcholina are efect bronhoconstrictor, asociat cu cresterea secretiei de mucus. Efectele parasimpatice sunt mediate prin receptori de tip muscarinic si pot fi blocate de atropina.
Ceea ce se stie mai putin este ca nu au fost demonstrate
fibre nervoase simpatice la nivelul musculaturii netede a bronhiilor. Aparitia efectului bronhospastic la bolnavii astmatici tratati cu medicamente p-blocante (propranolol) sugereaza existenta receptorilor simpatici. Receptorii P2 adrenergici aflati la nivelul muschilor netezi ai bronhiilor, la nivelul epiteliului si glandelor mucoase sunt stimulati pe cale umorala in conditii fiziologice. Recent s-a demonstrat ca pe langa controlul clasic neurovegetativ al musculaturii netede a bronhiilor (colinergic si adrenergic), exista un al treilea component foarte important pentru intelegerea pato-geniei astmului. Neurotransmitatorii acestui al treilea sistem sunt peptidele VIP (Vasoactive Intestinal Peptide), care exercita un puternic efect relaxant asupra musculaturii netede bronsice. Se pare ca VIP coexista cu acetilcholina la nivelul nervilor vagi, eliberandu-se concomitent cu aceasta si modelandu-i efectul. Raspunsul bronhiei la acest peptid difera dupa dimensiunea acesteia, fiind minim la bronhiole. VIP este extrem de sensibil la scindare sub efectul enzimelor. Procesul inflamator care insoteste astmul fragmenteaza VIP si ii diminua efectul, ramanand activ efectul cholinergic (bronhoconstrictiv). Exista si alte peptide cu actiuni asemanatoare cum ar fi CGRP.
Reglarea tonusului musculaturii bronsice se face atat pe cale nervoasa (parasimpatica), cat si umorala (simpatica), iar efectul bronhodilatator se obtine prin medicamente (atropina sau agonisti P2 adrenergici). Medicamentele bronhodilatatoare actioneaza prin intermediul SN vegetativ.
Hiperreactivitatea cailor aeriene inferioare. Caracteristica dominanta a astmului consta in aceea ca exista un raspuns bronhoconstrictor exagerat la agenti fizici, chimici, alergici sau farmacologici. Aceasta anomalie fundamentala este determinata genetic si este prezenta de la nastere. Daca unul dintre parinti are astm, riscul copilului este de 15-20%, iar daca ambii parinti au astm, acest risc este majorat la 50%.
Cu cat incidenta astmului este mai mare in familia copilului, cu atat creste riscul acestuia pentru aceasta imbolnavire. Daca IgE seric > 1 immU (immunizing unit) de la
nastere pana la 6 luni, acest copil are risc foarte ridicat pentru aparitia astmului si atopiei. Alimentarea la san se pare ca scade acest risc! Expunerea la
fumatul pasiv joaca rol important in expresia clinica a astmului exprimat precoce la copin cu risc determinat genetic. Este prudent sa fie evitate expunerea la antigeni si poluanti. Se accepta chiar ca exista o varianta dobandita a hiperreactivitatii bronsice (care explica cazurile de astm ocupational ale adultilor). Hiperreactivitatea bronsica poate fi masurata in laborator evaluand efectul administrarii de histamina sau metacholina ( "probe functionale respiratorii").
Fiziopatologia crizei de astm
Primul "eveniment fiziopatologic" este reducerea lumenului bronsic (bronhii mici si bronsiole) prin edem inflamator al mucoasei si hipersecretie de mucus precum si prin bronhospasm. Tulburarea iesirii aerului din plaman are ca efect cresterea capacitatii reziduale functionale si hiperinflatia. Patrunderea aerului in inspir la nivelul plamanilor este posibila prin punerea in functie a muschilor respiratorii accesorii, dar expirul ramane penibil. Consecinta alterarii raportului ventilatie/perfuzie are ca efect aparitia hipoxemiei si in stadii tardive a hipercarbiei, atunci, cand distensia peretelui toracic si ineficienta musculaturii respiratorii continua prin
oboseala musculara. in acest stadiu hipercarbia si acidoza se dezvolta rapid fiind o caracteristica meolica a starii de rau astmatic. Este rezultatul hipoxemiei, cresterii activitatii musculare a meolismului celular anaerob, care produce acid lactic. Cresterea presiunii pleurale negative favorizeaza aparitia pulsului paradoxal. Acidoza progresiva si ineficienta masurilor terapeutice conduc la colaps circulator si moarte. Cresterea rezistentelor vasculare pulmonare (hipoxemie, hiperinflatie) precipita
insuficienta cardiaca.
Manifestarile clinice ale astmului bronsic la copil este de extrema varietate, atat ca lou clinic cat si ca severitate.In momentul prezentarii la medic trebuie obtinute date anamnestice referitoare la caracterul familial al imbolnavirii, repeilitatea si frecventa crizelor (mai des decit o data pe luna se considera crize frecventa), numarul absentelor scolare, daca crizele de astm sunt atat de severe incat interfereaza activitatea copilului (somn, joaca, efort fizic), influentarea dezvoltarii fizice precum si impactul psihologic al bolii asupra bolnavului si familiei. Criteriul repeilitatii crizelor si evolutia lor favorabila sub tratament bronhodilatator este esentiala pentru sustinerea diagnosticului.
Examenul fizic poate evidentia rinita.
sinuzita sau
polipi nazali (adesea asociati). Calitatea respiratiei si modificarea "in butoi" a cutiei toracice poate fi pusa in evidenta la inspectie. Prezenta wheezing~u\\\\ (sunet muzical, suierator, situat predominent in expir, audibil mai bine in preajma bolnavului decat cu stetoscopul pe toracele copilului), pune semnatura bolii, dar nu trebuie interpretat ca semn de gravitate. Aparitia
Iwheezing-ului in inspir, alaturi de diminuarea murmurului cular sunt semne de gravitate, ca si aparitia pulsului paradoxal, asociat adesea cu contractia concomitenta a muschilor sterno-cleido-mastoidieni. Inspectia bolnavului permite unui medic cu experienta sa aprecieze gravitatea episodului. in status asmatic copilul este anxios, hiperdependent, cianotic, pronunta numai propozitiuni scurte, este intens dispneic si prefera sa stea in sezut.
Forme clinice de astm
Cough-variant asthma este o forma clinica relativ recent individualizata de catre autorii americani si care reprezinta 10% din totalul formelor de astm. Considerata o forma clinica usoara, se manifesta ca
tuse spastica, repetitiva, cu durata mai lunga de 4 saptamani, neinsotita de obicei de wheezing, care persista dupa ce s-a exclus o cauza infectioasa. Tusea raspunde favorabil la tratament antiastmatic (atentiune, diagnosticul de
bronsita cronica nu este un diagnostic "agreat" in pediatrie).
Astmul alergic este o varianta frecvent invocata, dar spre deosebire de adult, astmul alergic este mai putin frecvent. in ciuda acestei afirmatii, trebuie recunoscut ca 75-85% dintre copin cu astm pot prezenta reactii alergice cutanate imediate pozitive la alergenii inhalati. Acest procent supraestimeaza numarul pacientilor pediatrici cu astm alergic. S-a demonstrat insa ca severitatea astmului se coreleaza cu numarul testelor cutanate pozitive. Pentru sustinerea diagnosticului de astm alergic, anamneza trebuie sa indice ca crizele de astm sunt mai frecvente in anumite sezoane (anotimpul polenurilor) si concomitent apare obstructie nazala (
rinita alergica). In alte cazuri exista o relatie evidenta intre aparitia crizei de astm, contactul cu animale sau anumite incaperi sau obiecte (perne de puf). Testele alergologice cutanate pot obiectiva aceste presupuneri, dar un test cutanat pozitiv nu este egal cu astm alergic.
Astmul la efort a fost descris initial la atletii de performanta de la Jocurile Olimpice (2,8-l4% dintre sportivii de performanta sufera de aceasta tulburare). Dupa un efort fizic sustinut de 3-8 minute se instaleaza bronhospasm cu respiratii scurte sacadate. Se descriu doua faze. O faza precoce (care dureaza 5-l5 minute) si o faza tardiva (care se instaleaza dupa 6-l0 orc). Prevalenta acestei forme clinice este de 70-90% la copin astmatici cunoscuti si 35-40% la persoane cu atopie neastmatice.
Factorul declansator al crizei este efortul fizic. A fost incriminata pierderea de caldura de la nivelul cailor aeriene superioare si mai recent pierderea de apa de la nivelul
cailor respiratorii din timpul efortului fizic. Prin aceasta se realizeaza hiperosmolaritatea lichidului de la interfata epiteliu respirator-muschi netezi, care stimuleaza degranularea mastocitelor, cu eliberarea de mediatori ai inflamatiei histamina si meoliti ai acidului arahidonic. Se stimuleaza astfel terminatiile vagale si apare bronhospasm reflex. in toate cazurile probele functionale respiratorii obiectiveaza hiperreactivitatea bronsica.
Forme clinice de astm, dupa gravitate.
Pentru aprecierea corecta a evolutiei, prognosticului si tratamentului se descriu crizele de astm dupa criteriul gravitatii.
Forma usoara. Crizele de astm sunt scurte cu durata sub o ora, manifestate prin Xasdwheezing/ dispnee. Ele survin cel mult o data la 2 saptamani. Ritmul respirator este normal sau depaseste doar cu 30% valorile medii din repaus sau somn. Starea clinica este apreciata ca buna, nu au dispnee si copilul formuleaza fara dificultate o propozitiune compusa din mai multe cuvinte. Nu exista tiraj si muschii respiratori accesori nu intra in functiune. Copilul este normal colorat. Auscultator se percepe wheezing doar la sfarsitul expirului. Saturatia de oxigen este > 95%, iar PC02 < 35. PEFR ( "probe respiratorii") este 70-90% din valoarea predictibila sau optimum pentru bolnav. Intercritic examenul clinic este negativ iar in cursul noptii copilul este trezit de wheezing si tuse nocturna de maximum 2 ori/luna.
Forma moderata. Ritmul respirator este cu 30-50% mai rapid decat normalul pentru varsta. Prezinta dispnee moderata, dificultati de alimentare si vorbire sacadata (nu poate termina o propozitie formata din 5-6 cuvinte). Prezinta tiraj suprastemal si intercostal, foloseste muschii respiratori accesori, iar wheezing-ul este situat atat in expir cat si in inspir. Saturatia de oxigen este de 90-95% iar PC02 < 40 mm Hg. PEFR este de 50-70% din valoare predictibila pentru varsta. Intercritic examenul clinic este negativ.
Astmul sever (10-l5% din cazuri). Crizele de astm survin mai frecvent decat o data pe luna, iar caracteristic examenul clinic nu este niciodata negativ. Descrierea corespunde starii de rau astmatic (status asmaticus). Copilul este agitat, anxios, tahipneic (numarul de respiratii depaseste cu 50% numarul optim de respiratii pentru varsta ). Dispneea este severa, copilul evita sa raspunda la intrebari sau raspunde monosilabic sau cu un singur cuvant. Sugarul tipa scurt si primeste cu mare dificultate alimentatia. Copilul prezinta tiraj intercostal si suprastemal sever, cu batai ale aripilor nasului, torace hiperinflat. Zgomotele respiratorii sunt inaudibile. Saturatia de oxigen scade sub 90%, se instaleaza cianoza, iar PC02 depaseste 40 mm Hg. Urmatoarele semne clinice vor fi considerate semne de gravitate: tahicardia, puls paradoxal, cianoza centrala, lipsa de ameliorare la doze accepile de medicamente |32 agoniste. Este o criza de astm care poate conduce la deces.In ciuda tratamentelor sofisticate folosite in astm nu s-a remarcat scaderea mortalitatii in aceasta boala, ba chiar se inregistreaza o crestere a numarului de decese. Severitatea crizei trebuie apreciata de medic si nu de catre bolnavi sau anturaj. in precipitarea decesului au fost incriminate tratamentele cu p2 agonisti care produc oarecare ameliorari in formele grave, dar nu rezolva criza severa, toxicitatea mixta a teofilinei in asociere cu f}2 agonistii, precum si utilizarea in cantitate insuficienta a corticoterapiei (steroidofobia). Se inscriu in acest grup doua categorii de varsta: copin mici (sub 2 ani) si adolescentii si tinerii de 15-24 ani.
Pentru prima categorie caracteristicile anatomice si fiziologice ale plamanului copilului mic il plaseaza in grupul de risc pentru
insuficienta respiratorie. Astfel diafragmul devine dezavantajat functional, are o rezistenta crescuta la fluxul de aer, musculatura neteda a bronhiilor este dispusa in spirala, la care se adauga dezvoltarea ineficienta a tesutului elastic pulmonar. Sub varsta de 6 luni, infectia cu VSR este cea mai frecventa cauza declansatoare a unei crize de astm.
Pentru adolescentii gravi, criza survine noaptea. De obicei pacientul se trateaza cu
aerosoli cu medicamente p2 adrenergici. De obicei sunt copin cu compli-anta eratica fata de tratament, nesupravegheati suficient in mediul familial, care au avut cateva internari recente pentru crize severe de astm, cu PEFR sub 10% la internare si 25% la domiciliu. Una din principalele cauze de deces este aparitia aritmiilor din combinatia teofilina/p-agonisti si hipoxie. Interventia agravanta a factorilor psihologici trebuie incriminata in special pentru adolescent. Majoritatea deceselor au loc la domiciliul bolnavului, datorita unor masuri preventive ineficiente.
Examene paraclinice. Hemograma poate evidentia eozinofilie in astmul alergic. Radiografia pulmonara demonstreaza "torace in butoi", hiper-inflatie, coborarea diafragmului si "cordul mic". Este important pentru confirmarea sau eventual infirmarea unor presupuse complicatii (pneumotorax, pneumo-mediastin) sau pentru excluderea altor cauze de obstructie a cailor respiratorii. Examenul sputei poate evidentia eozinofile care se pot intalni in numar mare si la nivelul secretiilor nazale. Rinoscopia sau radiografia de sinusuri poate fi necesara. in cursul crizelor severe se impune masurarea presiunii partiale a gazelor arteriale, eventual in mod repetat pentru a aprecia eficacitatea masurilor terapeutice. Valorile hipoxiei si hipercarbiei sunt in relatie cu gravitatea crizei. Se pot inregistra modificari ale echilibrului acido-bazic. in formele usoare, din cauza hiper-ventilatiei se poate instala alcaloza respiratorie. in formele severe amenintatoare de viata se instaleaza acidoza respiratorie, apoi acidoza meolica. Evolutia nefavorabila este caracterizata prin scaderea progresiva a p02 si cresterea concomitenta a pC02. Retentia de C02 este cel mai bun indicator al unui caz sever, in care copilul epuizat este incapabil sa tolereze gradul sever al obstructiei bronsice din criza.
In literatura (si in practica) se acorda mare valoare probelor functionale respiratorii si testelor alergo-logice. Ambele tipuri de investigatii vor fi facute in afara crizelor cu exceptia PEFR.
Probele functionale respiratorii in astm*
Astmul bronsic este una din afectiunile care beneficiaza de aportul informational al investigatiei functionale pulmonare pentru elaborarea unui diagnostic corect, evaluarea severitatii anomaliilor functionale, conducerea terapiei in functie de evolutia parametrilor ventilatori care semnaleaza cel mai fidel anomalia functionala.
Prin masurarea repetata in diferite conditii clinice a unor parametrii functionali pulmonari capabili sa releve ingustarea difuza a conductelor aeriene de intensitate si durata variabila explorarea functiei pulmonare aduce argumente utile in favoarea diagnosticului de astm bronsic.
Explorarea functionala pulmonara se dovedeste necesara in urmatoarele conjuncturi clinice:
- astm bronsic necunoscut (anamneza tipica sau care sugereaza
astmul bronsic, dar a carui manifestare clinica nu a fost constatata de pediatru, iar copilul se prezinta la medic in stare clinic asimptomatica); in aceasta situatie demonstrarea hiperreactivitatii bronsice reprezinta cel mai important argument in favoarea diagnosticului, deoarece hiperreactivitatea conform definitiei acceptata astazi, este caracteristica esentiala a astmului.
Ea este pusa in evidenta in clinica prin aplicarea testelor nespecifice de provocare cu histamina: inhalarea acestei substante farmacologice (la copilul asimptomatic clinic si cu valori normale la examenul spirografic) provoaca ingustarea cailor aeriene, datorita spasmului musculaturii netede care se traduce prin scaderea VEMS (cu mai mult de 15% fata de valorile initiale), a raportului VEMS/CV si cresterea Raw (cu mai mult de 40% fata de valorile initiale) si a CRF
La interpretarea rezultatului acestui test trebuie tinut cont ca hiperreactivitatea bronsica nu este patognomonica astmului bronsic, ea putand fi intalnita si in alte afectiuni (viroze respiratorii, expuneri acute la substante toxice si iritante). Fara ca aceasta sa constituie o caracteristica, scaderea VEMS este mult mai marcata in astmul bronsic decat in celelalte afectiuni bronhospastice. Un test negativ nu exclude astmul bronsic daca copilul se afla sub tratament cu preparate xantinice, P adrenergice, antihistaminice, cromoglicat disodic, cea ce impune obligatia clinicianului de a suprima administrarea unor astfel de preparate cu cel putin 48 de ore inainte de efectuarea probei ventilatorii. Nu rareori un test de provocare nespecifica este negativ daca este masurat doar VEMS, dar se poate dovedi pozitiv, daca se masoara Raw inainte si dupa inhalarea histaminei. Este deci de preferat ca in eventualitatea unui raspuns negativ la examenul spirografic sa se repete investigatia masurand de data acesta Raw, inainte si dupa inhalarea histaminei, pentru ca informatia sa fie completa;
a' - astm bronsic necunoscut (anamneza pozitiva, clinic asimptomatica, dar explorarea functionala semnaleaza
tulburari obstructive ale ventilatiei; sindrom obstmctiv discret sau sindrom obstructiv patent, usor); hiperreactivitatea bronsica poate fi pusa in evidenta prin inhalarea de histamina care accentueaza obstructia, sau prin inhalarea de preparate P-adrenergice care diminua sau chiar suprima obstructia normalizand parametrii ventilatori masurati;
- astm bronsic necunoscut, dar simptome clinice de obstructie bronsica prezente, obiectivate prin explorarea functionala pulmonara; hiperreactivitatea bronsica este pusa in evidenta prin testarea reversibilitatii la substante p-adrenergice.
Testele farmacologice (teste de bronhoconstrictie nespecifica si teste de bronhodilatatie) sunt considerate astazi ca facand parte din investigatiile obligatorii la copin la care se suspecteaza astmul bronsic.
La copin la care diagnosticul de astm bronsic a fost silit, explorarea functionala pulmonara s-a dovedit utila in perioada activa a bolii pentru aprecierea gradului de reversibilitate a tulburarilor obstructive. Acest fapt permite uneori sa se sileasca mecanismul de producere al ingustarii cailor aeriene: daca reversibilitatea este totala dupa inhalarea unei doze de P-adrenergice, obstructia se datoreste exclusiv spasmului musculaturii netede; o reversibilitate partiala (cresterea VEMS si/sau scaderea Raw fara ca acesti parametrii sa ajunga la normalizare) semnaleaza ca
spasmul bronsic este intovarasit de edem al mucoasei bronsice cu hipersecretie bronsica. Lipsa totala a reversibilitatii la bronhodilatatoare la un copil cu diagnosticul de astm bronsic silit, care se prezinta la medic in criza de astm ce dureaza de cel putin 48 de ore, se considera azi ca un indiciu major de status astmaticus si obliga la determinarea gazelor sanguine pentru a putea preciza daca s-a instalat insuficienta respiratorie ca si pentru a urmarii evolutia sub tratamentul instituit in serviciile de specialitate.
La fel de importanta este testarea functiei pulmonare la copilul astmatic in perioada asimptomatica (intre crize), perioada in care, la unii bolnavi, persista alterari functionale (sindrom obstructiv distal discret), in ciuda absentei manifestarilor clinice; evidentierea acestor modificari functionale sugereaza continuitatea procesului morbid si intre crizele evidente de dispnee si impune adaptarea schemei terapeutice la particularitatile cazului, precum si la mentinerea sub observatie in ambulator a copilului astmatic pana la normalizarea starii functionale.
Asadar, investigatia pulmonara functionala releva mecanismul de producere al crizei de astm si, totodata, ofera baza obiectiva pentru alcatuirea unei scheme terapeutice adecvate mecanismului de producere.
Testele functionale pulmonare utile si accesibile in
astmul infantil sunt urmatoarele:
Spirografia. Examenul spirografic este recomandat pentru evaluarea functionala initiala a pacientilor cu suspiciunea de astm bronsic. Acest examen permite o prima informare asupra aspectului functional la copin cu simptome respiratorii cronice si delimiteaza cazurile care necesita complexarea investigatiei functionale pulmonare.
Parametrul care sesizeaza cel mai fidel existenta obstructiei in conductele aeriene este volumul expirator maxim pe secunda (VEMS), a carei valoare scazuta confirma anomalia functionala si precizeaza gradul de severitate.
Capacitatea vitala (CV) poate fi afectata prin afectiuni bronhopulmonare diverse (parenchimatoase, bronsice, pleurale, boli ale cutiei toracice). De aceea, scaderea capacitatii vitale datorate obstructiei bronsice poate fi apreciata numai tinand cont si de valoarea VEMS.
Informatia furnizata de raportul VEMS/C V nu are la copil aceeasi relevanta ca la adult. La copin cu forme marcate sau severe de astm bronsic valoarea raportului VEMS/CV poate fi scazuta, dar se poate situa si in limite normale, in ciuda severitatii obstructiei. Explicatia consta in mecanismele fiziopatologice particulare intalnite in unele cazuri la copin, in special la varste mici: prezenta predominant a inflamatiei, edemului si hipersecretiei. determina scaderea in paralel atat a VEMS, cat si a CV, cu mentinerea valorii normale sau usor scazute a raportului VEMS/CV.
Prin urmare in unele situatii la copilul astmatic instalarea sindromului obstructiv este mai fidel semnalata de valoarea VEMS, decat de cea a raportului VEMS/CV.
Un aport informational util pentru identificarea sindromului obstructiv in special in conductele aeriene periferice, il are debitul mediu expirator maxim intre 25-75% din CV (MMEF), indice functional care se calculeaza prin prelucrarea mai elaborata a expiro-gramei maxime si fortate. Valoarea informationala a acestui parametru este abila cu cea oferita de debitul expirator maxim instantaneu la 50% CV (MEF50) masurat pe bucla flux-volum si are avantajul ca poate fi obtinut printr-o metoda de explorare functionala mult mai accesibila (spirograma).
Debitul expirator maxim instantaneu de varf (PEFR) (peak expiratory flow rate). La copin astmatici cu forme marcate sau severe de boala la care tratamentul se administreaza continuu, este necesara evaluarea obiectiva zilnica a starii functionale pulmonare pentru aprecierea corecta a severitatii sindromului obstructiv si a raspunsului la tratamentul aplicat. in acest scop se foloseste masurarea PEFR cu ajutorul unui aparat poril, accesibil, de constructie simpla, peakflow-me\m Wright.
Variatiile zilnice mari ale valorii PEFR reflecta severitatea astmului, legata in unele cazuri de conduita terapeutica neadecvata si se coreleaza cu gradul de hiperreactivitate bronsica.
PEFR reprezinta deci un instrument de lucru important, atat in spital, cat si la domiciliul pacientului. Determinarea zilnica la domiciliu a acestui parametru are avantajul evaluarii obiective a reversibilitatii obstructiei bronsice la substantele bronhodilatatoare, deci adaptarea schemei terapeutice in functie de repermeabilizarea cailor aeriene si cedarea obstructiei. Cunoasterea valorii PEFR ofera posibilitatea evaluarii obiective a raspunsului la terapia cronica administrata, detecteaza anomaliile functionale inca neexteriorizate clinic (asimpto-matice), permitand interventia terapeutica inainte de agravarea clinico-functionala, justifica prin argumente obiective necesitatea supravegherii continue a copilului astmatic cu forma severa de boala.
PEFR reprezinta o masuratoare simpla, cantitativa a gradului de obstructie al cailor aeriene, folosind un aparat standard, relativ simplu si ieftin, care ar putea fi procurat de toate cabinetele medicale si care ar trebui sa existe in casa fiecarui copil astmatic. A fost ata masuratoarea cu masurarea TA cu un sfingomanometru. Monitorizarea zilnica a PEFR permite detectarea precoce a oricarei cresteri a obstructiei cailor aeriene. Din pacate, aceasta metoda simpla, nu este inca incetatenita in tara noastra. Valorile la care se fac de obicei referinte sunt cele personale (cea mai buna valoare personala, obtinuta dupa repetate masuratori, la sfarsitul unei perioade de terapie maxima, cu corticoizi oral, de exemplu) si la valori predictibile pe varste. Se recomanda cate doua masuratori-dimineata si seara, inainte si dupa terapia inhalatorie. Rezultatele se interpreteaza astfel:
- 80-l00% din cea mai buna valoare personala -nu necesita interventie suplimentara;
- 50-80% din valoarea personala - atentie, trebuie crescute dozele de medicamente daca se utilizeaza aerosoli;
- sub 50% - alerta medicala si administrarea imediata a unui bronhodilatator se impune.
Examenul pletismografic. Deoarece datele obtinute prin masurarea PEFR nu releva cu fidelitate aspectul functional pulmonar, ci au numai un rol orientativ, este necesara completarea investigatiei functionale cu date care pot aduce precizari asupra mecanismului predominant, mai ales in formele moderate sau severe de astm bronsic. Pentru a capata informatii mai complete necesare aprecierii reale si corecte a starii functionale pulmonare, se recomanda cel putin o data pe luna, examenul pletismografic. Alaturi de examenul clinic si informatiile oferite de pacient in perioada scursa de la ultimul control care constau in insemnarea zilnica a scorului clinic si masurarea zilnica a valorii PEFR, examenul pletismografic ofera posibilitatea evaluarii globale a formei clinico-functionale de boala..
Valoarea crescuta a volumelor pulmonare statice (CPT, VR, VGT) confirma prezenta hiperinflatiei pulmonare datorata prezentei sindromului obstructiv. Determinarea valorii Raw si interpretarea acesteia in corelatie cu valorile altor parametrii masurati pe bucla flux-volum, poate releva prezenta, dar si sediul predominant al obstructiei in conductele aeriene. Urmarirea in dinamica a valorii acestor parametri permite aprecierea corecta a gradului de severitate a astmului precum si a eficientei tratamentului aplicat.
Debitele expiratorii instantanee maxime (PEF, MEF50, MEF25) se masoara pe bucla flux-volum prin metoda pneumotahografica. Valoarea lor informationala este importanta pentru surprinderea precoce a obstructiei in conductele aeriene distale, in special in prezenta unor valori normale ale celorlalti parametrii.
Testul farmacodinamic. Se efectueaza pentru evidentierea hiperreactivitatii bronsice care constituie o trasatura principala a astmului bronsic. Acest test are in primul rand valoare diagnostica relevand raspunsul bronhospastic la stimului variati (fizici, chimici, farmacologici), dar ofera si o valoare informationala utila pentru alcatuirea schemei terapeutice. Amplitudinea reversibilitatii obstructiei dupa administrarea substantelor bronhodilatatoare poate releva uneori mecanismul fiziopatologic predominant al exarcerbarii astmului si permite ajustarea tratamentului dupa aspectul functional surprins. O crestere a valorii VEMS sau PEF dupa administrarea P2 adrenergicelor cu mai mult de 15% fata de valoarea initiala sugereaza diagnosticul de astm; la unii pacienti cu obstructie aeriana severa se poate intalni o reversibilitate slaba dupa bronhodilatator, dar acest fapt nu infirma intotdeauna diagnosticul (desi trebuie diferentiat de bronsita cronica sau de bronsiectazii) si impune in acelasi timp introducerea corticoterapiei.
Hiperreactivitatea bronsica evidentiata dupa administrarea unor
droguri bronhoconstrictoare (histamina) poate confirma diagnosticul de astm la pacientii asimptomatici si cu valori spirografice normale, dar cu o anamneza care sugereaza aceasta afectiune.
In general exista o relatie stransa intre gradul de hiperreactivitate bronsica si severitatea astmului bronsic, dar amplitudinea raspunsului bronhospastic nu constituie intotdeauna un bun indicator pentru intensitatea tratamentului care trebuie administrat. in schimb modificarile intervenite in intensitatea (amplitudinea) raspunsului pot constitui informatii indirecte asupra evolutiei inflamatiei la copilul astmatic. De aceea este foarte importanta repetarea masurarii hiperreactivitatii bronsice care, in anumite situatii, poate deveni un criteriu de urmarire a evolutiei bolii si a eficacitatii tratamentului.
Testele alergologice nu pun diagnosticul de alergie, ci doar prezenta sau absenta anticorpilor IgE la alergeni specifici, care sunt intr-adevar o componenta a fenomenelor alergice. Pozitivitatea lor nu sustine diagnosticul de astm alergic si suprasimplificarea acestui diagnostic ar putea fi daunatoare. Se utilizeaza doua categorii de teste alergologice.
Teste in vivo (teste cutanate imediate). Acestea sunt foarte populare si in tara noastra si se practica obisnuit in cabinete specializate de alergologie. Testele cutanate evidentiaza
alergia de tip l-la interval de 15 minute de la injectia intradermica (sau aplicare prin scarificare) a alergenului. Se conteaza ca dupa introducerea alergenului specific, mastocitele care leaga anticorpii IgE specific se acumuleaza la acest nivel si elaboreaza mediatori chimici cu actiune inflamatorie (leukotriene, substante chemotactice pentru neutrofile si eozinofile). Trebuie remarcat ca amploarea raspunsului cutanat depinde de foarte multi factori si anume: cantitatea de alergeni folosita (0,02-0,1 ml din extractul de alergeni), concentratia de IgE, sensibilitatea cutanata a bolnavului. Se fac concomitent si teste martor, iar pozitiv este testul cu halou inflamator de 3 mm peste injectia placebo. Se va avea in vedere ca sub 2 ani raspunsul poate fi mai slab. Testele au o sensibilitate de 73-l00% (putine teste fals pozitive), dar sunt putin specifice (mai multe teste fals negative).
Mai putin popular in tara noastra este evidentierea in vitro a anticorpilor specifici IgE prin metoda ELISA si mai ales prin RAST (radio-allergo-sorbent-test). in aceasta tehnica alergenul incriminat este legat solid de un suport de alergosorbent. Acesta este pus in contact cu serul bolnavului si apoi cu
anticorpi specifici IgE.
Nivelul de anticorpi IgE care se leaga de alergosorbent este proportional cu nivelul IgE din ser, deci se poate estima nivelul IgE specific din ser.
Sorbentul poate fi celuloza sau sepharoza, iar pentru a evidentia anticorpii anti IgE uman se pot folosi molecule radioactive I25I. Testul RAST necesita camera, de aceea costul este inabil mai scump decat testele cutanate si pare mai putin specific.