Consideratii generale. Strategia si principiile terapeutice in BH.
1. Tratamentul BH a evaluat spectaculos in ultimele 3-4 decenii (remisii prelungite, cu vindecari aparente, in 70-80% din cazuri), acest fapt avand la baza progresele inregistrate in aplicarea procedurilor de stadializare a bolii si in continutul mijloacelor terapeutice. Utilizarea limfografiei bipedale, introducerea tomografiei computerizate si a rezonantei magnetice, recurgerea la laparotomie cu splenectomie au reprezentat momente care au clarificat intr-o masura semnificativa gradul de extindere a bolii si au reusit sa evidentieze, intr-un numar apreciabil de cazuri, determinarile oculte.de BH. Tehnicile din ce in ce mai perfectionate de
radioterapie si combinatiile de citostatice cu eficienta din ce in ce mai mare (in cadrul polichimioterapiei) au contribuit la imbunatatirea evolutiei si a duratei de supravietuire a acestor bolnavi. Cunoscand aceste modalitati terapeutice pot fi prevazute si chiar prenite anumite efecte secundare (complicatii) pe termen lung si pot fi silite programe specifice de tratament pentru anumite situatii clinice particulare, cu un risc redus de contributie al factorilor de prognostic nefavorabil.
Tratamentul BH recunoaste recurgerea la
radioterapie si chimioterapie, modalitati terapeutice care au modificat indicatiile tratamentului chirurgical la care se recurgea in anumite cazuri de BH. Fiecare metoda prezinta avantajele si dezavantajele ei, dar in prezent chirurgia are valoare terapeutica numai in cazul persistentei unor adenopatii reziduale sau rezistente la celelalte proceduri terapeutice, cand se poate recurge la indepartarea acestora. In mod firesc, utilizarea chirurgiei va permite in toate cazurile precizarea diagnosticului de boala si a formei histologice in urma biopsiei ganglionare, iar atunci cand se recurge la splenectomie, valoarea ei se valideaza in cadrul importantei actiuni de stadializare a bolii.
Radioterapia BH utilizand cobaltul in megavoltaj este utilizata in circumstante bine silite si dupa tehnici foarte precise, in dependenta de localizarile ganglionilor afectati de boala. Mult timp a reprezentat prima modalitate terapeutica in formele localizate de boala.
Poli
chimioterapia citostatica, impusa ca metoda primordiala in tratamentul oricarei forme si localizari de BH, trebuie sa utilizeze combinatii citostatice in care sa existe o potentare reciproca a medicamentelor, cu minimum de efecte secundare.
Utilizarea combinata a radioterapiei si polichimioterapiei, atat in stadiile incipiente cat si in cele avansate de BH, prezinta avantaje semnificati. Radioterapia si
chimioterapia au denit parteneri si competitori pentru anumite grupe de bolnavi, dodindu-se a fi o alternativa terapeutica pentru obtinerea unor remisiuni prelungite de boala. Chimioterapia va reduce intr-un prim moment masa tumorala voluminoasa, urmand ca intr-un al doilea moment
radioterapia sa fie mai eficienta in topirea masei tumorale ganglionare si sa reduca rata de recadere in teritoriile iradiate. Aplicarea secntiala a acestor proceduri terapeutice permite, in majoritatea formelor localizate supradiaframatice, evitarea recurgerii la laparotomia cu splenectomie.
Splenectomia va permite eradicarea localizarilor splenice, va impiedica diseminarea subdiafragmatica a bolii in cadrul releelor. cailor limfoide si hematogene. Teritoriul lombo-aortic ramane neinfluentat de tratamentul prin splenectomie. Complicatiile infectioase (0,5-2% din cazuri) limiteaza in parte indicatiile splenectomiei, care in ultimii ani nu a mai reprezentat o procedura la care sa se recurga sistematic. Indicatiile sale depind de locul relativ al radioterapiei si chimioterapiei in cadrul conduitei (programelor) terapeutice. in formele localizate supradiafragmatice, tratate exclusiv prin radioterapie, nu se va recurge la laparotomie si splenectomie, o iradiere lombara si splenica fiind aplicate ca principiu. Aplicarea combinata a radioterapiei si chimioterapiei in aceste cazuri va permite evitarea recurgerii la chirurgia exploratorie. Indicatiile laparotomiei cu splenectomie vor fi urmatoarele: diagnosticul anumitor recaderi subdiafragmatice, reclasificarea stadiala chirurgicala dupa
chimioterapia initiala aplicata unor forme diseminate de boala si in putinele stadii clinice supradiafragmatice care nu reactioneaza corespunzator (sensibilitate scazuta) la chimioterapie.
2. Strategia terapeutica impune silirea pentru fiecare caz in parte a unui program terapeutic precis, asigurarea in timpul si dupa aplicarea tratamentului ca optiunea aleasa este corespunzatoare si suficienta din punctul de dere al necesitatii terapeutice, ca ea poate controla boala cu maximum de securitate si cu minimum de consecinte iatrogene. Cu toate progresele considerabile inregistrate in tratamentul BH, nu au putut fi insa inlaturate unele dificultati care apar in adoptarea unei conduite optime terapeutice si care se repercuta asupra prognosticului formelor gra de boala.Inaintea inceperii tratamentului (ca si pe intreg parcursul aplicarii acestuia) se impune a aprecia anumite caracteristici ale bolii, caracteristici care vor infuenta decizia terapeutica :
a aprecierea extinderii bolii printr-un bilant initial precis si obtinerea unor elemente certe referitoare la stadiul acesteia (inclusiv date legate de prezenta sau absenta simptomelor generale B), precum si analizarea aspectului histopatologic (corelate cu durata de supravietuire);
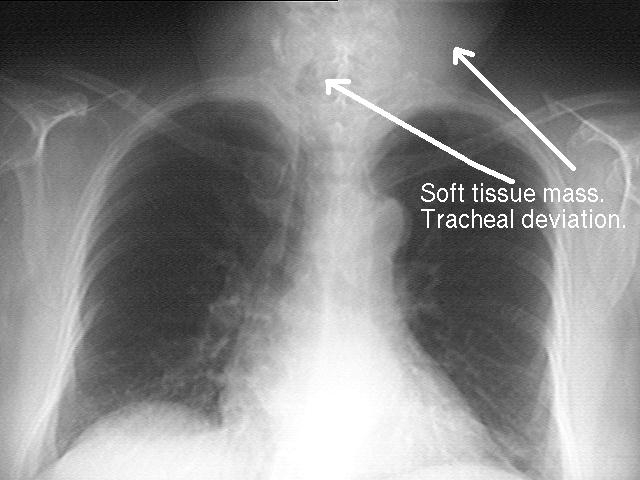
a evaluarea volumului tumoral initial prin aprecierea ariilor ganglionare interesate a determinarilor ganglionare voluminoase (peste 5 cm diametru) mai ales atunci cand acestea au localizare mediastinala, a posibilelor interesari viscerale prin contiguitate (toate acestea reprezentand elemente in sprijinul aplicarii unor proceduri terapeutice combinate);
a aprecierea stadiului de posibila boala generalizata prin urmarirea numarului de atingeri viscerale (indeosebi a madui osoase si a ficatului) si a prezentei semnelor de activitate a bolii (VSE, fibrinogen, fosfataza alcalina), factori justificand recurgerea la polichimioterapie.
a urmarirea ratei de reductie tumorala sub tratamentul aplicat, ceea ce va putea distinge, inca dupa primele 3 cicluri de polichimioterapie, bolnavii care sunt responsivi, de cei neresponsivi (sau la care pentru obtinerea unui raspuns mai bun este nevoie de suplimentarea mijloacelor terapeutice sau a modificarii dozelor aplicate)
a supragherea atenta a evolutiei bolii sub tratament, indeosebi pe parcursul primului an (12 luni); se va putea astfel aprecia comportarea masei tumorale mediastinale dupa
radioterapia aplicata, posibila persistenta a pozitivarilor testelor de activitate a bolii, determinarile reziduale de boala sau chiar posibilele recaderi precoce ale acesteia; toti acesti factori au o influenta hotaratoare pentru deciziile terapeutice care urmeaza a fi luate. w 3. Optiunile terapeutice trebuie sa permita obtinerea unor rate cat mai
mari de remisiuni complete intr-o perioada cat mai mica de timp si cu efecte secundare cat mai putine. Alegerea conduitei terapeutice trebuie sa tina seama de faptul ca iradierea ca metoda singura de tratament in BH se adreseaza in principal formelor localizate supradiafragmatic; este important a exclude posibilele localizari oculte de boala si frecnt acest lucru s-a facut prin recurgerea la laparotemie cu splenectomie. Aplicarea exclusiva a chimioterapiei citostatice. este rezervata, de regula, stadiilor avansate de boala (formelor diseminate IIIB si IV), iar combinarea celor doua mijloace de tratament (
chimioterapia + radioterapia) isi gaseste indicatiile in toate stadiile BH.
O prezentare schematica a indicatiilor terapeutice in BH, dupa stadiul acesteia, este redata in elul nr. 2.14.1. (dupa FERME C, 10).
Radioterapia in BH
1. Dezvoltarea radioterapiei modeme in BH a inceput in 1925 cu lucrarile si incercarile terapeutice ale lui Gilbert R., radioterapist eltian, care a aplicat proceduri de iradiere asupra grupurilor cu BH si a celor in care se presupunea ca exista astfel de leziuni. intre 1930-l940 Peters Vera si Richards G. au observat ca bolnavii cu BH localizata pot fi tratati prin iradierea grupelor ganglionare afectate si a ariilor ganglionare incinate . Radioterapia a fost rezervata pentru inlaturarea simptomelor de boala si pentru obtinerea unei mai bune calitati a vietii in intervalul dintre recaderile de boala.In 1950, Peters (citat de 12) a demonstrat ca pacientii cu BH localizata ar putea fi tratati prin aplicarea de doze moderate de radiatii asupra ganglionilor interesati de boala. Succesul lui Peters s-a datorat noii conceptii ca BH ar aa originea intr-un singur ganglion, ulterior proarea acesteia facandu-se la ganglionii din imediata cinatate; el a recurs astfel la iradierea, in cadrul radioterapie!, si a zonelor ganglionare cine (cu rol profilactic).
Abia dupa 1963 s-a impus acceptiunea potrivit careia utilizarea radioterapiei reprezinta o metoda deosebit de benefica si eficienta pentru terapia acestei afectiuni cu evolutie fatala.
Ka a demonstrat ca utilizarea unor doze sub 2500 rad (25 Gy) poate controla evolutia bolii, in timp ce doze de 30 Gy sunt suficiente pentru oprirea evolutiei bolii in aproximativ 80% din cazuri. El a dodit, de asemenea, ca doze de 44 Gy administrate intr-un interval de 4 saptamani, pot preni recaderile locale de BH.
2. Anumite tehnici de iradiere necesita apelarea la utilizarea de acceleratori liniari care produc 6-l0 megavolti de fotoni. Acest nil de energie permite expunerea unor formatiuni tumorale voluminoase la doze omogene si adecvate de iradiere cu efecte secundare minime asupra pielii. Se utilizeaza campuri de iradiere adaptate conuratiei anatomice si tumorale. Succesul radioterapiei ca unica procedura de tratament impune aplicarea ei pe toate ariile ganglionare afectate de BH precum si pe zonele extraganglionare expuse riscului de afectare (subclinica) de boala. Pentru tratamentul BH au fost silite anumite modele de iradiere, pornindu-se de la necesitatea prenirii proarii bolii la grupurile ganglioanare adiacente celor interesate de boala. De aceea, teritoriul supus iradierii trebuie sa cuprinda intotdeauna si regiunile ganglionare neafectate de boala dar aflate in imediata cinatate a adenopatiilor cu BH (ura 2.14.1.).
Pentru determinarile de boala localizate supradiafragmatic se recurge la iradierea "in manta", cuprinzand grupele ganglionare cervicale, supraclaviculare, infraclaviculare, axilare, mediastinale si hilare; adesea acest tip de iradiere este urmat de tratament profilactic (radioterapie) al teritoriului paraaortic si al pedicului splenic.
La copii cu BH prezenta in ganglionii axilari va trebui sa se asigure o protectie corespunzatoare a epifizelor humerale.
Pentru teritoriul infradiafragmatic se utilizeaza iradierea "in Y inrsat", care include ganglionii pelvini, iliaci si paraaortic:, precum si ganglionii pedicului splenic, ai hilului hepatic si ganglionii mezenterici (in cazurile extrem de rare in care acestia din urma sunt interesati se poate recurge la modificarea iradierii in Y inrsat prin suplimentarea cu o iradiere abdominala laterala).
Iradierea paraaortica laterala va trebui sa protejeze apofizele transrse si corpii rtebrali. Daca se aplica la cazurile care nu au fost supuse splenectomiei, volumul splinei poate fi apreciat prin examinari scintigrafice sau prin tomografie computerizata. Existenta unor adenopatii paraaortice voluminoase supuse iradierii va impune luarea unor masuri de protectie a rinichilor prin campuri adecvate si entual aplicarea unor doze mai reduse.
Iradierea pelviana se aplica la pacientii cu BH cu debut subdiafragmatic sau la unii dintre cei aflati in stadiul III de boala. Atunci cand prinderea ganglionilor pelvieni este voluminoasa se impune aplicarea radioterapiei si pe ganglionii femurali. In cazul aplicarii acestei iradieri pelviene (limitata sau ca si componenta a iradierii "in Y inrsat") trebuie protejata ca urinara si ovarele printr-un bloc protector central si ooforopexie (aducerea ovarelor si a pediculului lor vascular pe linia mediana, cu fixarea lor anterior si posterior de
uter si imtarea locala de clipsuri metalice pentru localizarea lor).In cazul interesarii de boala atat a ganglionilor supradiafracfmatici cat si a celor subdiafragmatici cele doua tipuri de iradiere amintite pot fi utilizate secntial, cu recurgerea initial la iradierea zonelor ganglionare predominant afectate. Se poate utiliza in acest sens iradierea nodala totala sau iradierea limfatica totala. Campurile standard de iradiere in BH sunt prezentate in ura 2.14.1. Pentru evitarea toxicitatii excesi, campurile de iradiere sunt utilizate secntial, doza totala este fractionata, iar nilul iradierii este cu grija orientat inspre zonele afectate de BH. O atentie deosebita trebuie acordata manevrarii secntiale ale campurilor de iradiere utilizate astfel incat sa se asigure o protectie corespunzatoare a madui spinarii. Iradierea nodala totala (in manta + paraaortica + pelviana) necesita doze de 2000 rads, urmate secntial de aplicarea a 1800 rads in cadrul unei radioterapii "in manta" + "in Y inrsat".
Dozele necesare pentru eradicarea BH la nilul ganglionilor afectati de boala sunt de 40-45 Gy. Aplicarea radioterapiei ca unica metoda de tratament a BH include tratamentul tuturor campurilor cu o doza de 36 Gy, timp de 20 de zile (1,8 Gy pe zi) doze mai mici, de 24-36 Gy sunt utilizate atunci cand
radioterapia este folosita ca metoda adjuvanta sau ca tratament de consolidare dupa chimioterapie.
In aceste situatii
radioterapia poate fi aplicata numai pe ganglionii interesati de boala.
3. Radioterapia este insotita, in multe cazuri, de aparitia unor efecte secundare sau complicatii, atat la scurt timp dupa aplicarea acesteia, cat si la un interval mai prelungit de timp dupa aceea.
Efectele secundare precoce depind de volumul iradierii, de doza administrata si de tehnicile de
radioterapie utilizate. Ele sunt influentate, de asemenea, de tipul si intensitatea chimioterapiei administrate anterior, precum si de varsta bolnrvilor cu BH. Efectele secundare acute ale iradierii "in manta" sunt, de obicei, moderate si tranzitorii. Ele includ uscaciunea gurii, modificari ale gustului, manifestari de faringita, greturi,
tuse uscata,
dermatita si fatigabilitate. Tratamentul lor este simptomatic si dispar treptat odata cu terminarea radioterapiei. in cazul iradierii subdiafragmatice, cele mai frecnte efecte secundare sunt reprezentate de pierderea apetitului,
greturi si accentuarea peristaltismului intestinal. De regula,
radioterapia adenopatiilor paraaortice se asociaza cu complicatii minime. Afectarea renala nu produce simptome evidente, iar interesarea intestinala, pe langa cresterea peristaltismului mai sus amintita, se traduce in unele cazuri prin dureri colicati tranzitorii, malabsorbtie cu scadere ponderala si exceptional prin
ocluzie intestinala (sub 1% din cazuri). Iradierea pelviana poate cauza
diaree tranzitorie si
tulburari de mictiune, iar pe termen lung sa fie raspunzatoare de aparitia sterilitatii si a insuficientei medulare. Administrarea de medicamente antiemetice poate reduce la minimum aparitia unor astfel de reactii. Administrarea radioterapiei pe mai multe campuri, indeosebi dupa chimioterapie, poate fi raspunzatoare de aparitia mielosupresiei si necesita amanarea tratamentului pana la normalizarea parametrilor hematologici .In 10-l5% din cazuri apare manifestarea unui sindrom Lhermitte (senzatia unui soc electric iradiat in ambele membre inferioare la flexia capului), la un interval de 6-l2 saptamani dupa terminarea radioterapiei "in manta". Acest semn poate fi secundar unei demielinizari tranzitorii a cordoanelor spinale cervicale si dispare fara sechele, dupa cateva luni. in aceeasi perioada mai pot apare. (in aproximativ 5% din cazuri) pneumonita si pericardita acuta de iradiere, indeosebi la bolnavii cu masa tumorala voluminoasa mediastinala. Aceste complicatii apar mai frecnt la acest grup deoarece in formele de boala evoluand cu adenopatii mediastinale voluminoase se utilizeaza campuri de protectie mai reduse pentru a putea actiona cu o doza maxima de iradiere asupra tumorii. in aceste situatii tratamentul va fi extins asupra intregului plaman pentru a reduce riscul de recadere pulmonara a bolii.
Fibroza pulmonara perihilara si perimediastinala poate fi constatata dupa 6 luni de la aplicarea radioterapiei. Aceste modificari nu se asociaza, de obicei, cu nici o manifestare clinica subiectiva, dar pot fi confundate cu posibile recaderi de boala la acest nil (atunci cand nu erau prezente pe radiografiile efectuate anterior).
De asemenea, sunt descrise cu o frecnta crescuta
infectiile cu herpes zoster (de regula limitate la un singur dermatomer si autolimitate), infectiile care apar in primii 2 ani de la inceputul radioterapiei. Sesizarea debutului acestei infectii herpetice si aplicarea tratamentului cu acyclovir poate reduce durata si intensitatea ei.
Efectele secundare tardi ale radioterapiei sunt prezentate pe larg la modulul referitor la complicatiile BH. Ele includ hipotiroidisrnul (la 30% dintre pacienti), afectarea fertilitatii (in cazul iradierii pelviene), dezvoltarea unei a doua neoplazii (LMNH, LA non-limfoblastica,
cancer gastric, pulmonar, mamar, tiroidian, sau melanom), un risc crescut de aparitie a suferintelor coronariene, afectarea cresterii si dezvoltarii somatice la copii.
Pentru evitarea efectelor secundare ale radioterapiei s-au cautat modalitati speciale de aplicare a campurilor de iradiere si ajustarea dozelor terapeutice. in cazul iradierii "in manta" se recurge la utilizarea diferentiata a dozelor, acestea trebuind sa fie mai crescute pe mediastinul anterior si sa se evite, pe cat posibil,
radioterapia laterala stanga la debutul tratamentului. in ultimii ani, in derea limitarii complicatiilor radioterapiei de megavoltaj, s-a recurs la utilizarea de campuri largi inclusiv pe splina, astfel ca se poate face chiar si un tratament profilactic. Avand la baza, ipoteza lui Ka ca BH se poate proa de la ganglionii periferici supradiafragmatici la ganglionii paraaortici pe calea duetului toracic, utilizarea radioterapiei si pe regiunea paraaortica, atunci cand clinic nu erau prezente manifestari supradiafragmatice de boala, a dus la obtinerea de remisiuni complete intr-un procent semnificativ mai mare de cazuri si la recaderi de boala la un numar mult mai mic de bolnavi, ativ cu utilizarea radioterapiei doar in teritoriul supradiafragmatic. De asemenea, in cazul iradierii in "Y inrsat", incidenta sterilitatii la femei poate fi redusa cu aproximativ 50% prin readucerea ovarelor pe linia mediana si protejarea tesuturilor de la acest nil.In ultimii ani se constata o apelare din ce in ce mai redusa la
radioterapie in tratamentul BH. Acest lucru se explica prin dezvoltarea de noi protocoale de chimioterapie, cu eficienta deosebita, precum si prin dorinta de a evita efectele imediate ale radioterapiei asupra tesuturilor normale, iar in timp pe cele care duc la posibila aparitie a celei de-a doua neoplazii si in care rolul iradierii este dodit . Cu toate acestea, se considera ca nu se poate renunta la acest mijloc terapeutic, intrucat eficienta radioterapiei a fost mai mult decat dodita, fie in cazurile in care este utilizata ca singura modalitate de tratament, fie atunci cand reprezinta un mijloc adjuvant in cadrul modalitatilor combinate de tratament (dupa
chimioterapie sau in combinatie cu acesata). De asemenea, ea ramane un mijloc util de control al cazurilor evoluand cu masa tumorala voluminoasa (indeosebi mediastinala), dar si in situatii de urgenta cum ar fi obstructia
cailor respiratorii, afectarea epidurala sau determinarile osoase.
Se apreciaza, ca atare, ca utilizarea radioterapiei reprezinta o adevarata "arta", o atitudine complexa prin mijloacele terapeutice folosite, prin adaptarea lor permanenta la conditiile concrete ale fiecarui bolnav si prin abilitatea de actiune astfel incat efectele secundare sa fie minime.
Chimioterapia in BH
Utilizarea chimioterapiei in tratamentul BH a dus la o imbunatatire substantiala a prognosticului si evolutiei. Odata cu introducerea citostaticelor in
tratamentul cancerului, incercarile de tratament a BH cu ajutorul acestora, au cunoscut o prima perioada in care s-a apelat la utilizarea unui singur agent citostatic. Rezultatele erau caracterizate prin obtinerea de remisiuni complete in doar 20-25% din cazurile de BH, iar recaderile de boala apareau precoce (dupa 3-6 luni de evolutie). O analiza a duratei de supravietuire a bolnavilor a evidentiat lipsa unei diferente semnificati intre bolnavii cu BH supusi monochimioterapiei si cei netratati.
Pornindu-se de la aceste constatari s-a recurs la administrarea unor combinatii de citostatice {polichimioterapie), prima dintre acestea fiind regimul MOPP (mechloretamina, vincristin, procarbazin si prednison), introdus in 1964. Conceptia care a stat la baza combinarii acestor citostatice a avut in dere efectul antitumoral al fiecarui drog component, toxicitatea acestora asupra anumitor tesuturi si necesitatea de minimalizare a acestora efecte secundare. Administrarea polichimioterapiei in cicluri, separate intre ele de un interval lipsit de medicatie specifica, permite refacerea madui osoase dupa mielosupresia postcitostatica. De asemenea, fiecare dintre citostaticele combinate are o actiune antitumorala independenta, ceea ce limiteaza aparitia rezistentei incrucisate medicamentoase si a sumarii efectelor toxice asupra aceluiasi organ sau tesut. Dozele de citostatice pot fi ajustate in functie de rasunetul asupra madui osoase si de gradul de depietie al acesteia. De aceea, regimul MOPP consta dintr-o perioada de tratament intensiv de 14 zile, urmata de un interval liber de 2 saptamani. Sunt administrate astfel, cel putin 6 asemenea cicluri lunare de tratament citostatic, cu obtinerea, in functie de stadiul bolii, de remisiuni complete in peste 80% din cazurile de BH si cu o supravietuire la 5 ani de zile la peste 65% dintre bolnavi. Aplicarea schemei MOPP poate fi insotita de aparitia unor efecte toxice precum greturile si varsaturile, neuropatia periferica, constipatia, leucopenia si trombocitopenia. in derea limitarii acestor efecte s-a cautat modificarea combinatiei MOPP initiale prin substituirea unora dintre componentele sale. in unele noi programe a fost inlocuit nitrogenul mustard (mechloretamina) cu alkeran (nu produce atat de frecnt
greturi si varsaturi), vincristina a fost inlocuita cu vinblastina (procent mai scazut de cazuri cu neuropatie periferica sau constipatie) (regimul PAVe), iar nitrogenul mustard cu ciclofosfamida, chiorambucil sau BCNU. Aceste noi combinatii de poli
chimioterapie nu au dus, in general, la rezultate mult deosebite fata de schema MOPP in ceea ce priste remisiile complete si durata acestora. Tabelul nr. 2.14.2. prezinta principalele scheme standard de poli
chimioterapie utilizate in tratamentul BH, inclusiv regimul MOPP si combinatiile deviate din acesta.
Desi a reprezentat un progres deosebit fata de mono
chimioterapia BH (atat in privinta ratei remisiunilor complete cat si a recaderilor de boala si a duratei de supravietuire), regimul MOPP este grevat de unele neajunsuri care ii limiteaza utilizarea:
a toxicitatea cauzata de agentii alchilanti si de procarbazina, avand ca efect (pe langa unele manifestari acute amintite mai sus) o incidenta crescuta a neoplasmelor secundare si instalarea sterilitatii (indeosebi la barbati, in functie de doza, durata tratamentului si varsta bolnavului);
a in timp poate apare o rezistenta selectiva la citostaticele utilizate, ceea ce va face ca aproximativ 20% din pacienti sa nu obtina o remisie completa sau aceasta sa fie de scurta durata (mai ales in prezenta simptomelor generale de boala si in subtipul histologic cu SN); cand durata remisiei complete este mai scurta de 12 luni, utilizarea din nou a regimului MOPP nu va permite obtinerea unei a doua remisiuni complete decat in aproximativ 25-30% din aceste cazuri.
Obtinerea remisiunii complete se produce, de obicei, dupa 3-6 cicluri MOPP; existenta acesteia trebuie confirmata prin lipsa oricarui semn clinic de boala, prin lipsa determinarilor ganglionare si/sau tisulare de BH la instigatiile radiologice, echografice, tomografice, scintigrafice si la studiul madui osoase si prin normalizarea tuturor parametrilor biologici, inclusiv a semnelor de activitate (VSE), fibrinogen, fosfataza alcalina, p2-MG). in prezenta remisiei complete, curele de poli
chimioterapie pot fi spatiate, urmand a se administra la intervale de 2 luni inca timp de 6 luni de zile, apoi la 3 luni interval un an de zile si la 4 luni interval inca un an de zile. De fiecere data se recurge la efectuarea unui bilant pentru surprinderea posibilei recaderi de boala, constatarea acesteia impunand reluarea curelor MOPP lunare sau aplicarea altui
regim de poli
chimioterapie (a se dea mai departe). In cazul mentinerii remisiunii complete se poate opri polichimioterapia, bolnavul urmand a fi controlat periodic si supus din nou tratamentului in momentul reaparitiei bolii.
' S-a constatat ca recaderile de boala apar cel mai frecnt in primii 4 ani de zile de urmarire a bolii, dupa care urmeaza o perioada in care acestea sunt rare, neobisnuite. Cea mai tardiva recadere a BH dupa tratamentul cu combinatii de tip MOPP s-a produs dupa un interval de 11 ani de la intreruperea tratamentului (8).
Dupa producerea adriamicinei, in 1973 s-a recurs la o noua combinatie citostatica pentru tratamentul BH. scopul ei initial fiind acela de "salvare" a cazurilor care au denit rezistente la
cura MOPP si de a oferi o varianta terapeutica mai eficienta si cu efecte secundare mai putine. Este vorba despre combinatia ABVD (adriamicina, bleomicina, vinblastin si decarbazin); cele 4
droguri citostatice se administreaza impreuna in zilele 1 si 15 ale unui ciclu de 28 de zile. Combinatia ABVD poate fi aplicata in cazurile denite nereacti sau slab responsi la regimul MOPP, indeosebi in stadiile avansate de boala. Adriamicina poate fi substituita printr-o alta antraciclina (doxorubicin, farmorubicin, idarubicin etc).
Se apreciaza ca poli
chimioterapia de tip MOPP poate fi inlocuita de cea de tip ABVD, aplicarea alternanta a celor doua
regimuri terapeutice (MOPP-ABVD) s-a dodit a fi superioara utilizarii doar a schemei MOPP, dar nu superioara aplicarii combinatiei de tip ABVD singure. Utilizarea alternativa MOPP/ABVD previne aparitia rezistentei medicamentoase incrucisate (prin utilizarea vincristinei alternativ cu vinblastina) ca urmare a selectarii unei clone de celule refractate la un singur tip de tratament. Cu exceptia greturilor si varsaturilor care sunt mai accentuate in cazul administrarii regimului ABVD, celelalte efecte toxice sunt moderate. Administrarea lunara alternanta a curelor MOPP si ABVD este mai bine tolerata, iar toxicitatea medulara este mai redusa. Desi sunt cunoscute efectele toxice ale antraciclinelor asupra miocardului (la doze cumulati de 300 mg/m2) si ale bleomicinei asupra parenchimului pulmonar, procentul de bolnavi cu cardiomiopatie si cu
fibroza pulmonara in legatura cu aceste efecte toxice este foarte redus dupa urmarirea evolutiei timp de 5 ani de zile (2).
Analizand rezultatele tratamentului cu combinatii de tip MOPP si de tip ABVD (6 cicluri) s-au putut constata atat un procent mai crescut de remisiuni complete, cat mai ales o rata a supravietuirii la 10 ani semnificativ mai mare in cazul utilizarii regimului ABVD. De asemenea, procentul in care in urma recaderilor de boala si a reluarii chimioterapiei se reuseste obtinerea celei de-a doua remisiuni complete este diferit: la jumatate dintre bolnavii tratati cu ABVD si doar la un sfert din cei care au primit
cure MOPP. Combinatia ABVD poate fi, la randul ei, modificata prin introducerea altor agenti cu o eficienta sporita si cu o toxicitate viscerala mai redusa (indeosebi asupra plamanului, prin inlocuirea bleomicinei din schema ABVD initiala). Aceste combinatii demonstreaza o activitate antitumorala superioara si nu comporta riscul leucemogenezei; de asemenea,
sterilitatea msculina apare mult mai rar decat dupa curele MOPP, iar afectarea celulelor stern din maduva osoasa (atat de frecnta in cazul utilizarii de agenti alchilanti) poate fi aproape complet evitata (fapt important intrucat nu diminua conditiile pentru un entual transt autolog de maduva osoasa, atunci cand s-ar ivi o asemenea necesitate) (4,5,14,19).
Tabelul nr. 2.14.3. prezinta
regimuri de chimioterapie rezultate prin modificarea combinapei ABVD, fie prin incorporarea, fie prin omiterea de noi Recent, noi
regimuri de polichimioterapie au fost introduse in tratamentul BH, combinatii in care efectele secundare timpurii si cele tardi (asociate administrarii prelungite de agenti alchilanti) sunt minime. Combinatii de tipul EVA (etoposid, vinblastin, adriamicin), VBM (vinblastin, bleomicin si methotrexat), VEBEP (VP-l6, ebirubicin, bleomicin, endoxan, prednison) (elul nr. 2.14.4.) s-au dodit a fi eficiente la bolnavii rezistenti la regimul MOPP. Ele au o eficienta similara sau chiar superioara administrarii combinatiei ABVD sau administrarii combinate alternati MOPP/ABVD. Aceste
regimuri sl meniuri la blnavii de inima" class="text">regimuri de polichimioterapie in care etoposidul substituie vincristina si epirubicina inlocuieste adriamicina pot duce la obtinerea de remisii complete in 95% din cazurile de BH, cu supravietuiri prelungite.
Modalitati combinate de tratament in BH
De-a lungul anilor, in BH, s-a incercat asocierea mijloacelor terapeutice in scopul cresterii ratei remisiunilor complete si a duratei de supravietuire. S-a recurs la acesata asociere pornindu-se de la constatarea ca atat
radioterapia cat si polichimioterapia, ca proceduri utilizate singure, nu reusesc sa conduca la rezultate corespunzatoare in multe dintre cazurile de BH. Aproape in toate situatiile intalnite in practica, asocierea celor doua mijloace terapeutice a dus la rezultate semnificativ superioare; odata cu perfectionarea regimurilor de polichimioterapie, radioterapia a mai pierdut din teren, dar importanta ei nu poate fi neglijata. Se considera potrivit a se incepe tratamentul prin aplicarea chirnioterapiei, metoda care are avantajul de a putea influenta (trata) toate zonele in care pot fi prezente determinari de BH si dea reduce masa tumorala in scopul aplicarii ulterioare a radioterapiei (de exemplu, in cazul BH cu determinari mediastinale voluminoase). in acest tip de programe de tratament, intregul curs al chirnioterapiei este aplicat inaintea radioterapiei, avantajul acestei atitudini fiind si cel reiesit din lipsa restrictiilor pe care le-ar suporta chimioterapia in situatia in care s-ar apela initial la radioterapie. Pe de alta parte, acesti bolnavi pot dezvolta o rezistenta la
tratamentul citostatic, cu progresia bolii, inainte ca radioterapia sa fie aplicata; efectele hematologice, uneori sere, vor putea compromite aplicarea radioterapiei. Pe aceste considerente, in prezent, se apreciaza ca asocierea chirnioterapiei cu radioterapia este benefica, dar este nevoie de o alternanta in aplicarea acestui tratament combinat. Bolnavii vor fi supusi la 2 sau 3 cicluri de chimioterapie, in functie de extinderea bolii si de raspunsul la tratament. Va fi iradiata apoi regiunea cea mai afectata de boala (ex. iradierea "in manta"), urmata de aplicarea altor 2-3 cicluri de polichimioterapie si iradierea ulterioara a altei regiuni afectate de BH. Este o modalitate flexibila de atitudine terapeutica, bazata pe caracteristicile individuale ale raspunsului si tolerantei la tratament. De regula, dupa chimioterapia de inductie se aplica iradierea regionala locala de consolidare. Reducerea masei tumorale prin chimioterapie va permite administrarea unor doze reduse de radioterapie. Se impune o colaborare apropiata intre hematolog si radioterapeut.In stadiile I si II de BH, aplicarea chirnioterapiei MOPP si a iradierii "in manta" poate duce la remisiuni complete in peste 95% din cazuri, cu supravietuiri la 5 ani in peste 90% din cazuri. Aplicarea chirnioterapiei de tip MOPP si a radioterapiei permite obtinerea de remisiuni complete in peste 60% din cazurile cu BH in stadiu III si IV. Terapia combinata a dus la obtinerea de rezultate superioare ativ cu aplicarea chirnioterapiei si in cazurile de BH. cu masa tumorala mediastinala voluminoasa.In aprecierea importantei combinarii mijloacelor terapeutice in BH sunt luate in discutie cateva entualitati, cu particularitati de aplicare la varste diferite.
a) Comparand situatiile in care se recurge la
cura MOPP +
radioterapie cu cele in care se aplica regimul ABVD + radioterapie, dupa o evolutie de 10 ani de zile, se remarca diferente terapeutice semnificati la bolnavii care prezentau subtipul histologic de SN si simptome generale de boala (subgrup B). Rata remisiunilor complete este in jur de 80% in cazul combinatiei MOPP +
radioterapie si in jurul a 90% atunci cand regimul ABVD este asociat radioterapiei. La bolnavii tratati cu scheme ABVD incidenta fibrozei postiradiere este mai mare (55-60%) decat la cei supusi chirnioterapiei de tip MOPP. Aceasta manifestare apare in mod particular pe parcursul administrarii ultimelor 3 cicluri de chimioterapie continand bleomicina. Afectarea functiei testiculare, cu caracter permanent, apare numai la bolnavii carora li s-a administrat regimul MOPP. Cura MOPP apare mult mai leucemogena decat
cura ABVD, incidenta tumorilor maligne solide (ca si complicatii tardi) fiind identica in ambele
regimuri chimioterapeutice. Cele mai bune rezultate, in grupul care a fost supus tratamentului cu ABVD + radioterapie, sunt obtinute in stadiul IHA.
b) Comparand radioterapia aplicata ca singura modalitate terapeutica cu situatia in care radioterapia se asociaza combinatiei MOPP, se constata o evolutie net favorabila pentru bolnavii supusi terapiei combinate, dupa 2 ani de la aplicarea tratametului. Diferenta este la limita semnificatiei statistice si dupa 6-l2 ani de urmarire a supravietuirii bolnavilor cu BH. La bolnavii cu stadiul IIIB radioterapia singura va fi raspunzatoare de aparitia unor rezultate nesatisfacatoare, pe cand administrata in asociere cu 6 cicluri MOPP va permite obtinerea de remisiuni prelungite si o supravietuire semnificativ mai prelungita.
c) Comparand utilizarea chirnioterapiei ca singura procedura terapeutica cu cea in care chimioterapia de tip MOPP este asociata radioterapiei se poate aprecia, in toate studiile efectuate, superioritatea aplicarii terapiei combinate, cu o rata mai mare a supravietuirii la 7 ani dupa terminarea tratamentului.In prezent se considera ca recurgerea la terapia multimodala in BH trebuie sa ia in considerare urmatoarele aspecte:
a in stadiile clinice l-ll (A si B) de BH, aplicarea secntiala chimioterapie-radioterapie va permite reducerea duratei (nu si a dozei) polichimioterapiei primare si a suprafetei si dozei de iradiere; utilizarea regimurilor de polichimioterapie care nu contin agenti alchilanti va reduce riscul infertilitatii si cel de aparitie a neoplasmelor secundare;
a in cazurile de BH care evolueaza cu masa tumorala mediastinala voluminoasa eficacitatea terapiei combinate (chimioterapie + radioterapie) este dodita in toate cazurile si grupurile studiate;
a la bolnavii cu BH aflati in stadiul III (A si B) si la cei selectati in stadiul IV, procentul recaderilor ganglionare ramane crescut chiar si in cazul utilizarii chirnioterapiei "de salvare". Radioterapia limitata pe zonele initial afectate de o masa tumorala voluminoasa nu este suficienta pentru a evita recaderile in grupele ganglionare adiacente. Evitarea combinatiilor din care lipsesc agentii alkilanti va permite o reducere a complicatiilor tardi din evolutia BH.
Tratamentul stadiilor timpurii (I si II) de BH
Dupa examinarea fizica si examinarea radiologica toracica, aproximativ 90% dintre bolnavii cu BH pot fi incadrati intr-un stadiu timpuriu (I sau II). Dintre acestia, la aproximativ o treime se dodeste existenta unei boli generalizate (in urma aplicarii tehnicilor de stadializare, indeosebi a laparotomiei cu splenectomie).
1. BH in stadiile l-ll (A si B), dar fara existenta unei mase tumorale mediastinale voluminoase.
La acest grup de bolnavi au fost descrise variate modalitati de aplicare a mijloacelor terapeutice, neexistand o unanimitate absoluta de pareri; in prezent se cauta obtinerea unor do certe, imbaile, pentru afirmarea superioritatii aplicarii unei terapii combinate (radioterapie + chimioterapie) in atie cu radioterapia sau chimioterapia utilizate ca metode singure de tratament.
Anumite studii apreciaza ca bolnavii cu stadiile l-ll de BH, nesupusi laparotomiei de stadializare vor fi tratati cu ajutorul radioterapie!, aplicanduli-se o iradiere ganglionara (nodala) totala. In 80-l00% din cazuri cu ajutorul acesteia se poate obtine o remisie completa de durata, iar la cazurile care recad, aplicarea unei chimioterapii de salvare va duce la stapanirea bolii in peste jumatate din acestea .
Ulterior au fost silite anumite criterii conform carora bolnavii cu BH in stadiile I sau II pot fi incadrati in doua grupe de prognostic. in grupa celor cu prognostic favorabil sunt cuprinsi cei cu varsta sub 40 de ani, VSE sub 70 mm/h, iar histologic prezinta subtipul de PL sau SN, lipsind determinarile mediastinale. Prezenta unuia sau mai multora dintre acesti parametri, incadreaza bolnavii in grupul celor cu prognostic nefavorabil. Atitudinea terapeutica adoptata in functie de acesta impartire a pacientilor este redata in ura 2.14.2. si incearca sa sustina utilitatea (eficienta) combinarii radioterapie'! cu polichimioterapia (6,7,28).
Algoritmul prezentat in aceasta ura porneste de la rezultatul laparotomiei care se efectueaza numai in cazul bolnavilor cu prognostic nefavorabil. in cazul lipsei determinarilor de boala subdiafragmatice se va recurge la iradierea "in manta" sau paraaortica. La bolnavii cu prognostic nefavorabil (si la care s-a renuntat la laparotomia pentru stadializarea) precum si la cei cu depistarea postlaparotomie a determinarilor subdiafragmatice de boala se recurge la o iradiere ganglionara totala si la chimioterapia in "sandwich" sau metoda "3 M" (aplicarea de 3 cicluri MOPP + iradierea in "manta" + alte 3 cicluri MOPP). Din cauza riscului crescut de recadere a bolii in ganglionii abdominali dupa aplicarea iradierii "in manta" ca unica metoda de tratament, se impune urmarirea (clinica si imagistica) acestei posibilitati . Cu aceasta strategie se reuseste obtinerea de remisii relungite, cu 70-80% supravietuiri la 10 ani de zile.
Din ce in ce mai multe studii analizeaza, in ultima vreme, eficienta chimioterapiei ca singura metoda de tratament in stadiile I si II de BH. Majoritatea acestora ajung la concluzia ca rezultatele obtinute pe termen lung sunt superioare celor obtinute prin aplicarea radioterapiei ca singura metoda si identice cu cele obtinute prin utilizarea combinata a celor doua procedee terapeutice. Aceste date ridica anumite aspecte practice care nu pot fi neglijate. Astfel, daca aplicarea chimioterapiei este la fel sau chiar mai eficienta decat radioterapia, atunci este inutil a se mai recurge la laparotomie (cu riscul morbiditatii secundare produs in urma aparitiei de infectii cu pneumococ si alti germeni capsulati, prin deficitul bolnavilor splenectomizati de a aa un raspuns imun normal). Exista, in plus, posibilitatea de a trata acesti bolnavi in orice centru medical de specialitate unde nu exista posibilitatea aplicarii radioterapiei, iar riscul de aparitie in timp a neoplasmelor solide secundare (mult mai mare dupa radioterapie) va fi redus. Toate acestea, au facut ca in prezent sa fie din ce in ce mai aprobata atitudinea terapeutica ce are ca prim si singur mijloc de tratament in stadiile timpurii ale BH chimioterapia de tip MOPP. Ea permite obtinerea de remisii complete in peste 95% din aceste cazuri si o supravietuire de 75-80% la 6 ani de zile. La bolnavii tineri, la care se doreste a nu se afecta fertilitatea, se poate recurge, in locul curei MOPP, la combinatii de tipul ABVD (25,26).
2. BH in stadiile I si ii, cu existenta determinarilor mediastinale voluminoase.
Existenta adenopatiilor mediastinale voluminoase (peste 6 cm diametru) si a celor hilare (cu sau fara prezenta simptomelor generale B) incadreaza bolnavii in grupa de prognostic nefavorabil. Aplicarea radioterapiei ca singura procedura terapeutica va fi urmata de recaderi frecnte (50-75% din cazuri). Desi s-a propus aplicarea concomitenta si a iradierii pulmonare, ulterior s-a apreciat ca rezultatele cele mai bune pot fi inregistrate prin recurgerea la terapia combinata (radioterapie + chimioterapie). Folosirea chimioterapiei ca singura modalitate terapeutica la aceste cazuri reprezinta o incercare a ultimilor ani. Bonadonna si colab. (citat 25) au aplicat regimurile MOPP, ABVD sau MOPP/ABVD reusind sa obtina remisiuni complete in 75% din cazuri; o treime a acestora au inregistrat insa recaderi de boala, tot la nilul mediastinului. Si alte studii au obtinut date asemanatoare, ajungand la concluzia ca aplicarea doar a polichimioterapiei nu este suficienta la pacientii cu determinari voluminoase mediastinale de boala. La acest grup de bolnavi atitudinea cea mai corecta, cu o mai buna eficienta, este reprezentata de recurgerea de la inceput la combinarea mijloacelor terapeutice. Acesta atitudine presupune insa o perfectionare a modalitatilor de aplicare si o imbunatatire a regimurilor de chimioterapie in derea reducerii toxicitatii si a complicatiilor pe termen lung. Cea mai rezonabila combinatie pare a fi alternanta MOPP/ABVD sau regimul hibrid MOPP/ABV, utilizate impreuna cu iradierea. in cadrul terapiei combinate, administrarea unui numar mai mic de cicluri MOPP, va reduce riscul aparitiei unei LA si a sterilitatii, iar reducerea numarului de cicluri ABVD pe cel al toxicitatii pulmonare si cardiace. in practica se recurge la administrarea de 3 cicluri MOPP, urmate de radioterapie, iar ulterior de administrarea a' 3 cicluri ABVD. Se apreciaza ca se poate obtine astfel o remisiune completa in 80-l00% din cazuri, cu recaderi ale bolii dupa un interval de 3 ani de zile intr-un procent deosebit de mic al acestora si cu o rata de supravietuire la 5 ani de peste 75%. Incidenta relativ crescuta a cancerelor aparute in legatura cu aplicarea radioterapiei (san, tiroida, gat, melanom) ramane unul dintre neajunsurile acestei atitudini terapeutice.
Recent Homing S.J. si colab. au recurs la aplicarea, in cadrul terapiei combinate, a unui nou
regim de polichimioterapie (Stanford V). Acesta combinatie utilizata impreuna cu radioterapia in cazurile avansate de BH (a se dea capitoiul 2.14.7.), aplicata bolnavilor cu BH voluminoasa mediastinala, a permite obtinerea unor rezultate mult mai bune. Efectele secundare sunt reduse.
Tratamentul stadiilor avansate de BH
Regimurile de polichimioterapie prezentate in elele nr. 2.14.2., 2.14.3. si 2.14.4. sunt capabile de a produce o remisiune completa in peste 80-90% din cazurile de BH aflate in stadiile III si IV. Aproximativ o treime dintre acesti bolnavi recad si necesita aplicarea unei terapii "de salvare". in cazurile de BH din aceste stadii avansate, evoluand cu absenta simptomelor generale de boala (B), rata remisiunilor complete atinge 95% dintre bolnavi. Pentru obtinerea unor asemenea rezultate este necesar a aplica regimuri agresi de polichimioterapie. Aceste regimuri sunt grevate de un efect toxic pronuntat asupra madui osoase, ceea ce va face ca dozele sa fie ajustate in functie de gradul de
insuficienta medulara (elul nr. 2.14.5.).
Urmatorul ciclu de polichimioterapie va fi amanat (la nevoie cu mai mult de 1-2 saptamani), bolnavul beneficiind de antibioterapie, transfuzie cu masa plachetara, administrarea de factori hematopoetici de crestere.
Cei mai multi dintre bolnavi aflati intr-unui din stadiile avansate de boala necesita administrarea a cel putin 6 cicluri de polichimioterapie; durata reala pe care trebuie sa se intinda administrarea acestui tratament depinde de rezultatele instigatiilor radiologice, ale scintigrafiei osoase cu gallium si ale biopsiei osoase medulare sau biopsiei hepatice, instigatii care vor preciza momentul obtinerii remisiunii complete.
Odata obtinuta remisia completa, in prezent se considera ca tratametul poate fi intrerupt, cu exceptia cazurilor care s-au prezentat cu masa tumorala mediastinala voluminoasa. La acestia, chimioterapia trebuie urmata de administrarea radioterapiei "in manta". in absenta determinarilor mediastinale, se apreciaza ca recurgerea, in continuare, la chimioterapie nu -aduce un beneficiu substantial (nu a fost inregistrata o prelungire a duratei remisiunilor complete), riscul aparitiei unor neoplazii secundare (indeosebi a unei LA non-limfoblastice) fiind mult crescut. Radioterapia poate fi aplicata si pe alte arii ganglionare decat cea mediastinala, acolo unde in urma tratamentului se mentin adenopatii rezistente la tratament. Aceste adenopatii reziduale, rezistente la tratament, pot fi indepartate chirurgical, mai ales cand ele reprezinta o manifestare izolata de boala. Noi am inregistrat cazuri, in Compartimentul de hematologie al Clinicii Medicale I din Tg. Mures, in care in urma indepartarii unor asemenea adenopatii rezistente la tratament, reactivitatea bolii a fost complet modificata, iar valorile biologice ale testelor de activitate a BH au renit la parametrii normali.
Modificarile aduse combinatiei MOPP nu au dus la obtinerea unor rezultate superioare nici in privinta procentului de remisiuni complete, nici in ceea ce priste incidenta efectelor secundare. Bonadonna a introdus o alta combinatie de polichimioterapie, regimul ABVD, care aplicat alternativ, in cicluri lunare, cu schema MOPP a dus la obtinerea unor rezultate imbunatatite in aceste stadii avansate de BH. Durata terapiei este intr-adevar mai lunga (12 cicluri in loc de 6). Ulterior au fost propuse si alte combinatii in tratamentul acestor bolnavi. Combinatia de CCNU, melphalan (alkeran) si Vindesin (dacarbazin) - schema CAD, adaugata regimurilor alternante MOPP/ABVD (combinatia CAD/MOPP/ABVD) nu a dus la obtinerea unor rezultate semnificativ imbunatatite fata de utilizarea combinatiilor MOPP/ABVD, nici chiar atunci cand a fost urmata de aplicarea si a radioterapiei. Au mai fost incercate si alte combinatii de polichimioterapie care sa fie administrate intr-un
regim alternant cu combinatia MOPP, dar fara rezultate substantial imbunatatite. Asa sunt combinatiile CAVmP (ciclofosfamida, adriamicin, teniposide si prednison) si SCAB (streptozotocin, CCNU, adriamicin, bleomicin) care nu si-au dodit superioritatea fata de regimurile MOPP si ABVD.In prezent se apreciaza ca cea mai eficienta combinatie pentru tratamentul chimioterapie al bolnavilor cu BH aflata in stadiile III si IV o reprezinta regimul hibrid MOPP/ABV, explicata foarte rosimil prin cresterea dozei de doxorubicin. De remarcat ca in stadiul IHA al BH, fara determinari mediastinale voluminoase, modalitatea terapeutica de ales o reprezinta polichimioterapia, prin recurgerea la una din combinatiile standard amintite (fie regimul MOPP cu derivatele sale, fie regimul ABVD, fie utilizarea alternanta a celor doua).In stadiile avansate IIIB si IVB rezultatele ar putea fi ameliorate prin adaugarea suplimentara de factori hematopoetici de crestere sau de celule stern medulare si din sangele periferic (a se dea submodulul 2.14.8.).
Tratamentul recaderilor si tratamentul "de salvare" in BH O parte dintre bolnavii cu BH supusi chimioterapiei si/sau radioterapiei recad la un interval mai scurt sau mai prelungit dupa obtinerea unei remisiuni complete. Tipul de tratament initial aplicat joaca un rol important in selectarea modalitatilor terapeutice "de salvare". La bolnavii la care recaderea bolii apare dupa aplicarea radioterapiei ca tratament initial, modalitatea terapeutica de ales este reprezentata de polichimioterapie. Se recurge la regimul MOPP/ABVD, minimum 6 cicluri (sau pana la obtinerea remisiunii complete), plus doua cicluri de consolidare. in 60-80% din cazuri se poate obtine o supravietuire la 5 ani de zile. S-a observat ca bolnavii care recad dupa radioterapie, raspund mai bine la chimioterapia de salvaj decat cei netratati. Tinand seama de riscul de dezvoltare in timp a unei LA, se prefera utilizarea combinatiei ABVD.
In recaderile de BH care apar la pacientii tratati inipal cu ajutorul chimioterapiei (MOPP sau ABVD) se recurge la administrarea oricareia din regimurile terapeutice MOPP, ABVD si derivatele sale (B-CAVe), cu alternarea acestora. Acesti bolnavi pot prezenta o boala rezistenta, care ng a raspuns complet la terapia initiala (sau chiar a progresat in timpul acesteia), sau pot prezenta recadere dupa existenta unei perioade de remisiune completa. O parte dintre acesti bolnavi (15-20%) prezinta recadere localizata (de exemplu numai intr-o regiune ganglionara, de o singura parte a diafragmului), ceea ce ii va face candidati pentru un tratament de salvare reprezentat de iradierea pe campuri largi sau de iradierea limfoida totala. Cel mai adesea insa, recaderea de boala este generalizata si necesita aplicarea polichimioterapiei. Cand recaderile apar dupa remisiuni complete care au durat mai mult de 12 luni, utilizarea regimurilor MOPP si ABVD pot duce la obtinerea de noi remisiuni complete la peste 90% dintre bolnavi.
Daca recaderile de BH apar la bolnavi supusi anterior regimului chlmioterapeutic alternant MOPP/ABVD sansele de obtinere a unor noi remisiuni complete sunt mult reduse. Doar o treime dintre bolnavii1 cu acest tip de recadere ajung sa obtina din nou acesata remisiune completa si aceasta prin recurgerea la programele chimioterapeutice de "linia a 3-a", asa cum sunt combinatiile cu doze conntionale tip CEP (CCNU, etoposide, prednison), MIME (metil-GAG, ifosfamide, methotrexat si etoposide) sau altele (prezentate in elul nr. 2.14.6).
In afara acestor combinatii cu doze conntionale, in cazurile rezistente se poate recurge la regimuri de chimioterapie cu doze crescute ("high-dose chemotherapy") asa cum sunt cele prezentate in elul nr. 2.14.7.
Recent, grupul de la Stanford a utilizat un nou
regim de polichimioterapie atat in cazurile evoluand cu masa tumorala mediastinala voluminoasa cat si in cazurile de BH cu recadere dupa alte tipuri de chimioterapie aplicate (elul nr. 2.14.8.).
Prin aplicarea acestui regim de polichimioterapie, urmat de radioterapie de consolidare (36 Gy) pe ganglionii cu dimensiuni mari (diametrul > 5 cm) se pot obtine remisiuni complete de durata cu supravietuire si o evolutie fara prezenta determinarilor de BH in peste 80% din cazurile aflate in stadiile l-ll (cu masa voluminoasa mediastinala) si in peste 60% din cazurile aflate in stadiile lll-IV.
Expunerea cumulativa redusa la agenti alchilanti, doxorubicin si bleomicina, precum si aplicarea limitata a radioterapiei sunt elemente care nu afecteaza profund
sterilitatea si scad riscul aparitiei in timp- a neoplasmelor, a toxicitatii cardiopulmonare si fac din polichimioterapia Stanford V un mijloc cu eficienta crescuta in recaderile de BH.
Noi protocoale au fost utilizate de catre Grupul German de Studiu al Limfoamelor Hodgkin (GGSLH) (elul nr. 2.14.9. si ura nr. 2.14.3.), prin recurgerea la regimul BEACOPP in rsiunea "bazata" si in cea "intensificata" (9), cu aplicarea si de factori stimulatori de crestere granulocitara (G-CSF) in derea reducerii neutropeniei; rezultatele au fost ate cu conduita standard 4 x COPP/ABVD (protocolul HD-9).
Protocolul HD-9 al GGSLH prezentat in ura nr. 2.14.3. se bazeaza si pe unii factori de risc (FR) care influenteaza conduita terapeutica. Acesti factori de risc sunt:
a. Masa mediastinala
b. Afectarea masiva a splinei
c. Afectarea extraganglionara
d. VSE > 30 mm/h in substadiul B si > 50 mm/h in substadiul A
e. Afectarea a mai mult de 2 arii limfoide.
Grupul de cercetatori de la Institutul Cancerului din Milano (9) propune o noua strategie utilizand secntial doze crescute de citostatice aplicate la intervale de 14 zile si urmate de radioterapie din ziua 118 (elul nr. 2.14.10.). Rezultatele obtinute pe bolnavi in stadiile IIB-IV sunt incurajatoare (75% remisii complete dupa chimioterapie si 95% dupa radioterapie).
Incercari moderne de tratament in BH
Cu tot tratamentul intensiv aplicat, o parte dintre bolnavii cu BH (aproximativ o treime) recad dupa un interval mai lung sau mai scurt de evolutie favorabila. Pentru acesti bolnavi s-au cautat noi mijloace terapeutice; in ultimii ani s-a recurs, in acest sens, la asocierea dozelor mari de citostatice cu reinfuzia de maduva osoasa autologa, la transtarea de celule stern hematopoietice sau la tratamentul cu
anticorpi in alergii" class="text">anticorpi bispecifici stimulati de celulele NK.
1. Reinfuzia de maduva osoasa autologa. intrucat dozele crescute de citostatice (administrate in dirsele regimuri amintite la chimioterapie) sunt responsabile de producerea unei aplazii medulare, reinfuzia de maduva osoasa autologa va ajuta la refacerea tesutului medular, apt pentru a relua o hematopoieza apropiata de cea normala. Avantajele utilizarii de maduva autologa sunt urmatoarele: nu necesita un donator HLA compatibil sau recurgerea la tratament imunosupresiv pentru imtarea grefei si nu exista riscul reactiei "grefa-contra-gazda". Dezavantajele acestei metode sunt reprezentate de absenta efectului "grefa contra tumora" si de riscul potential de reinfuzie a unor celule neoplazice. Acest ultim aspect a evidentiat necesitatea recurgerii intr-o prima faza la epurarea ("purging") celulelor tumorale din materialul de maduva osoasa ce urmeaza a fi reinfuzat, atitudine care nu a intrunit insa acceptul tuturor autorilor (19, 38). Se apreciaza ca recurgerea fa aceasta metoda terapeutica ar aa o eficienta maxima (si ar scadea mult riscul reinfuziei de celule maligne) daca ea s-ar aplica in stadii mai timpurii ale BH, cand rezistenta la chimioterapie nu este inca instalata. Este un aspect care o recomanda in orice stadiu al BH ca un tratament adjuvant de certa valoare, din ce in ce mai multi autori pledand pentru aplicarea lui dupa obtinerea primei remisiuni complete, indeosebi la pacientii cu risc crescut.
Indicatiile reinfuziei de maduva osoasa in BH au fost silite astfel:
a. prognostic nefavorabil in privinta recaderii de boala, definit prin:
a recadere precoce (sub un an de la obtinerea remisiunii complete);
a prezenta simptomelor generale (B), prinderea a mai mult de o arie ganglionara si/sau rezistenta la tratamentul "de salvare";
a recaderi multiple, chiar dupa o remisiune completa initiala prelungita.
b. rezistenta primara la una sau mai multe dintre combinatiile de polichimioterapie "de salvare".
Utilizarea reinfuziei de maduva osoasa autologa a dus, la supravietuiri de peste 3 ani de la recadere in procente variind de la 20% la 70% (in dirse studii). O parte a datelor unor studii aflate in curs de efectuare urmeaza a clarifica importanta reala si avantajul concret al acestei metode, pentru supravietuirea bolnavilor cu BH.
2. Mobilizarea si autogrefarea de progenitori celulari din sangele periferic. Acesta procedura, incercata mai ales in LMNH, a fost experimentata si in cazul unor pacienti cu BH. Se stie ca terapia citostatica duce la o depletie a celulelor tinere din maduva osoasa angajate in cadrul diferentierii inspre o anumita linie celulara, celule care reprezinta majoritatea populatiilor-tinta pentru citokinele utilizate in clinica. Celulele progenitoare din sangele periferic ofera o posibilitate de tratament substitutiv si vor fi capabile sa suporte mai bine actiunea chimioterapie; (in doze inalte) decat factorii de crestere hematopoetica. Acesti progenitori celulari din sangele periferic cuprind celule clonogene in stadii variate de dezvoltare, cu o capacitate diferita de autoregenerare si diferentiere. Mobilizarea acestor celule se face prin administrarea de citokine, precum G-CSF (Filgrastim, Neupogen), in timpul starii de hematopoieza normala sau dupa chimioterapie citostatica. Pentru colectarea unui numar corespunzator de asemenea celule (cel mai adesea CD34+) se recurge la mai multe (8-l2) leucafereze. Se apreciaza ca doza eficienta de celule CD34+ pentru autogrefare este de 2,5x celule/kg. Timpul necesar pentru refacerea hematologica in urma aplicarii acestei metode de autogrefare variaza de la 2 la 5 saptamani . Riscul complicatiilor legate de tratament este mare, terapia substitutiva trebuie sa fie deosebit de intensa, iar spitalizarea este de lunga durata. Metoda ramane insa una de perspectiva, deschizand noi posibilitati pentru tratamentul unor cazuri rezistente de LM, inclusiv de BH. Autogrefarea de celule stern din sangele periferic are anumite avantaje fata de transtul de maduva osoasa :
a colectarea de celule stern, prin leucafereza, din sangele periferic nu necesita aplicarea anesteziei generale;
a refacerea hematologica are loc mai repede dupa administrarea de celule progenitoare din sangele periferic decat dupa administrarea unor asemenea celule din maduva osoasa;
a numarul redus sau chiar absenta de contaminari cu celule neoplazice la bolnavii care prezinta determinari de boala reziduala in maduva osoasa.
De aceea, se considera ca reinfuzia (transtul) de celule stern din sangele periferic va reprezenta o metoda terapeutica din ce in ce mai mult utilizata in anumite cazuri de BH.
3. Anticorpii monoclonali si imunoterapia moderna a BH. Anticorpii monoclonali simpli sau cuplati cu
toxine sau radioizotopi, utilizati in combinatie cu chimioterapia citostatica in doze mari, si-au dodit eficienta in tratamentul modern al unor cazuri de BH. incercarile si mai recente de utilizare a anticorpilor monoclonali recurg la combinarea specificitatii acestor anticorpi cu citotoxicitatea crescuta a anumitor celule imune efectoare, ceea ce ar putea permite distrugerea unor formatiuni tumorale. Anticorpii monoclonali bispecifici (Bi-MAtc) (cu specificitate pentru celulele tumorale si pentru celulele imunologice) stimuleaza activitatea celulelor efectoare la nilul tumorii, fiind directionati impotriva moleculelor tinta de pe suprafata celulelor neoplazice, pe care le actiaza. La nilul acestor celule, Bi-MAtc mediaza reactii incrucisate intre celulele efectoare si celulele tinta. Administrarea anumitor citokine (precum IL-2 care fiind un factor de crestere pentru limfocitul T, induce un raspuns antitumoral), nu limiteaza aplicarea clinica a Bi-MAtc. In BH, acestia sunt activati de celulele NK (limfocite citotoxice care reprezinta mecanismul nespecific de aparare celulara de prima linie, cu actiune litica asupra celulelor tumorale), proces mediat de molecula de suprafata CD16 (receptor FcyRIII). Utilizarea Bi-MAtc poate reprezenta un mijloc efectiv pentru tratamentul BH reziduale. Studiile cu acesti Bi-MAtc au inceput in iulie 1995 si rezultatele aplicarii lor clinice sunt in curs de evaluare, metoda putand reprezenta o varianta terapeutica de perspectiva.
4. Terapia genetica in BH se afla in stadiul de prospectare, pornindu-se de la situatii similare existente in LMNH sau in alte hemopatii maligne. Transferul genic in celulele stern hematopoetice este dificil si el are o rata redusa, fapt explicat prin predominanta celulelor stern medulare in stadiul Go. Obtinerea unor transferari de gene (de exemplu mediate prin retrovirusuri si dodite prin reactia in lant a polimerazei) in celulele stern periferice, deschide calea actionarii in aceaste celule din sangele periferic prin tehnici genetice; ramane de clarificat, in viitor, rolul pe care tearpia genetica il poate aa in BH.