|
|
Electrocardiograma normal si patologic, interpretare rapida.
Electrocardiograma (EKG) reprezinta inregistrarea biopotentialelor generate de inima in timpul activitatii sale. EKG rezulta prin suprapunerea electro-atriogramei (EAG) si a electro-ventriculogramei (EVG), astfel : II
-
![]() EAG prezinta un stadiu polarizat atrial (I) I III
EAG prezinta un stadiu polarizat atrial (I) I III
![]()
![]() -
unda P, sau faza de depolarizare atriala (II)
-
unda P, sau faza de depolarizare atriala (II)
- stadiul depolarizat atrial (III)
- EVG prezinta stadiul polarizat ventricular (II)
- complexul QRS, sau faza de depolarizare ventriculara (III)
- stadiul depolarizat ventricular (IIII) R
![]()
![]()
![]() -
faza de repolarizare ventriculara (IVI) T
-
faza de repolarizare ventriculara (IVI) T
![]()
![]()
![]()
![]()
![]()
![]() -
stadiul repolarizat ventricular (VI) II IIII IVI VI
-
stadiul repolarizat ventricular (VI) II IIII IVI VI
III
Q S
Examinarea electrocardiografica se realizeaza asezand cate un electrod la extremitatile membrului superior drept (R rectus), membrului superior stang (L levo) si membrului inferior stang (F fus) si respectiv pe marginea dreapta a sternului, in spatiul IV i.c. stang (V1), pe marginea stanga a sternului in spatiul IV i.c. (V2), la mijlocul liniei ce uneste pe V2 cu V4 (V3), in spatiul V i.c. stang, pe linia medioclaviculara (V4), in spatiul V i.c. stang, pe linia exilara anterioara (V5), si-n fine, in spatiul V i.c. stang, pe linia axilara mijlocie (V6).
Electrozii care se leaga la brate si picioare au urmatoarele culori : negru (piciorul drept), rosu (mana dreapta), galben (mana stanga) si verde (piciorul stang). Ordinea culorii electrozilor precordiali se retine foarte usor dupa urmatoarea formula mnemotehnica : Rar Gasesti Vara Marea Neagra Violet. Deci ordinea va fi : Rosu, Galben, Verde, Maron, Negru si Violet.
Se obtin astfel derivatiile bipolare ale membrelor DI(R-L), DII(R-F), DIII(L-F), ce determina un triunghi echilateral, avand ca varfuri membrele, iar ca sens de parcurgere al laturilor, sensul deplasarii electronilor (invers curentului electric), adica de la (-) la (+).
Unind fiecare varf cu mijlocul laturii opuse lui, obtinem deviatiile unipolare ale membrelor (aVR, aVL si aVF), unde a = conducere amplificata, iar V = vector. Electrozii V1 V6 ne dau derivatiile precordiale. LMC L.ax.ant L.ax.mijl.
![]()
![]() 2 S
2 S
![]()
![]() 3 T
3 T
![]()
![]()
![]()
![]()
![]() 4 V1 E
V2
4 V1 E
V2
![]() 5 R V4 VV4 V5 V6
5 R V4 VV4 V5 V6
![]()
(-) DI (+)


![]()


![]()
![]() R L
R L
(-) aVR aVL (-)
DII DIII


aVF
(+) (+)
F
Important !!! De cele mai multe ori, viteza de derulare a hartiei este de 25 mm / secunda (rar se mai folosesc viteze de 10 mm / s, sau de 50 mm / s, dar atunci se specifica clar acest lucru pe traseul EKG), fiecarui patratel revenindu-i 0,04 secunde ca durata si 0,1 mV ca amplitudine.
Informatii culese din diverse derivatii :
- V1 si V2 : ventricolul drept (VD) blocurile de ramura dreapta si hipertrofiile ventriculare drepte si stangi ;
- V1 : atriile ; vede bine hipertrofiile atriale, undele de fibrilatie atriala si morfologia undei P ;
- V3 si V4 sunt derivatii din care se obtin informatii despre septul interventricular ;
- V5 si V6 sunt derivatii din care se obtin informatii despre ventriculul stang (VS) ;
- aVR tinteste varful inimii, dand informatii despre regiunea subendocardica. Putem observa in aceasta derivatie hipertrofia ventriculara dreapta (HVD) ;
- aVL observa partea laterala a VS ;
- aVF priveste spre regiunea posterioara si inferioara a inimii. Este o derivatie importanta si pentru stabilirea corecta a axului electric al inimii.
Pe un traseu EKG normal intalnim unde, segmente si intervale.
- undele sunt portiuni ale traseului, din clipa in care penita paraseste linia izoelectrica si pana la revenire. Ele sunt : P, Q, R, S, T si U. Conventional se considera ca segmentul P Q sau P R ar fi standardul, adica fata de pozitia sa se raporteaza o alta unda ca ar fi sub- sau supra-denivelata ;
- segmentele sunt portiunile aflate intre unde, situate sau nu pe linia izoelectrica ;
- intervalele reprezinta suma dintre un segment si unda precedenta lui.
Traseul EKG normal poate fi schematizat astfel :
R
![]()
T
![]() P
P
![]()
![]() U
U
![]()
![]()
![]()
![]()
![]()
![]()
![]()
Q S
1. Unda P este reprezentata de o deflexiune, de regula pozitiva, cu o amplitudine de 0,1 0,25 mV, ce dureaza intre 0,06- 0,1, fiind data de depolarizarea atriala. Este pozitiva in majoritatea derivatiilor si negativa uneori in V1 si aVR ;
2. Segmentul P R este dat de conducerea undei de depolarizare de la nodulul sino-atrial la nodulul atrio-ventricular, pe calea fasciculelor internodale anterior (Bachmann), mijlociu (Wenckebach) si posterior (Thorel). Dureaza 0,04-0,1. Atentie : intervalul P R (adica suma duratelor undei P si segmentului P R) nu are voie sa fie mai mare sau egala cu 0,18 la copii si 0,2 la adult !!! ;
3. Complexul QRS reprezinta depolarizarea ventriculara si dureaza 0,06- 0,1, are o amplitudine de 0,8 1,4 mV si este format din :
- unda Q este data de depolarizarea septului interventricular. Are o durata de 0,04 si o amplitudine de sub din a intregului complex QRS (altfel este patologica !) ;
- unda R reprezinta depolarizarea VD, in special a varfului si a peretilor laterali ventriculari ;
- unda S este data de cuprinderea VS si mai ales a bazei acestuia.
In mod normal complexul QRS este negativ in V1 V2, aVR si uneori si-n DIII. El este pozitiv in DI-II, aVR, aVF, V4 V6 si uneori in V3.
Complexe QRS particulare : R
![]()
![]() R R
r
R R
r
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
Q
S QS S
4. Segmentul ST dureaza 0,1- 0,15 si reprezinta stadiul depolarizat ventricular ;
5. Unda T reprezinta repolarizarea activa ventriculara, avand o amplitudine de 0,3 - 0,5 mV (dar nu mai mare de 1/3 din amplitudinea complexului QRS), si o durata de 0,2. Este pozitiva in majoritatea derivatiilor si negativa in V1, V2, aVR si DIII (la tineri). In alte derivatii are semnificatie patologica. O unda T aplatizata, ascutita si simetrica, sau negativa si simetrica, este caracteristica unei ischemii miocardice. Este prima unda afectata cand inima nu este bine irigata
6. Unda U este o unda foarte mica si pozitiva, care urmeaza undei T, observata uneori la tineri, este produsa de repolarizarea muschilor papilari ce sustin valvele atrio-ventriculare. Daca este mai mare decat unda T, sau daca are o amplitudine prea mare, are semnificatie patologica ;
7. Segmentul TP dureaza 0,32- 0,35.
- se cauta o unda R sau QS, care sa fie situata pe o linie ingrosata, de pe hartia milimetrica a traseului EKG ; 300 150 100 75
-
![]()
![]()
![]()
![]()
![]() urmatorul R sau QS, daca va fi
urmatorul R sau QS, daca va fi
![]()
![]() pe proxima linie groasa, vom avea
pe proxima linie groasa, vom avea
![]() o frecventa de 300 / minut. Se tine
o frecventa de 300 / minut. Se tine
![]()
![]()
![]()
![]() minte numarul 300 care va fi impartit
minte numarul 300 care va fi impartit
la numarul de linii groase urmatoare
cei pe care este asezata unda R sau
QS ;
I II III IV
- se retin astfel frecventele de 300, 150, 100, 75, 60, 50, 43, 37,5, 33,3, 30 / minut ;
- daca se doreste o acuratete superioara celei de mai sus, se retine numarul 1500, dupa care se numara cate patratele sunt intre 2 complexe QRS succesive. 1500 va fi impartit la numarul de patratele si se va obtine mult mai exact frecventa cardiaca.
Nodulul sino-atrial este pacemakerul natural cardiac care imprima o frecventa normala de 60 90 batai pe minut. Daca el ajunge sa nu mai functioneze, activitatea de conducere cardiaca va fi preluata de focare ectopice (cazute), ce pot da o frecventa de 150 600 / min. Focarele ectopice in mod normal nu se descarca. O frecventa cardiaca de peste 90 batai pe minut, avand un ritm regulat se numeste tahicardie sinusala, iar o frecventa cardiaca sub 55 / minut, cu ritm regulat este denumita bradicardie sinusala, ele rezultand in urma descarcarilor de impulsuri ale nodulului sino-atrial.
![]() Axa electrica se refera la
directia depolarizarii care difuzeaza in (prin) inima,
pentru a stimula contractia fibrelor musculare ; in caz de hipertrofie (-)
Axa electrica se refera la
directia depolarizarii care difuzeaza in (prin) inima,
pentru a stimula contractia fibrelor musculare ; in caz de hipertrofie (-)
ventriculara, activitatea electrica, mai mare de acea Deviatie axiala Deviatie axiala
parte, deplaseaza vectorul intr-acolo. In infarctul dreapta extrema stanga
miocardic exista in inima o zona moarta, care nu (-) (+)
![]()

![]() mai este
vascularizata si nu mai conduce nici cu-
mai este
vascularizata si nu mai conduce nici cu-
rentul electric, determinand o deplasare in sens opus a
a vectorului. Vectorul pleaca din nodul atrio-ven-
tricular. Privim complexul QRS in DI, aVF si
V2 (ultima derivatie este ignorata de cei mai multi Deviatie Ax electric
deoarece interpretarea data axei electrice se face axiala normal
adesea in si nu in spatiu !). Consideram (+) dreapta
tot ce este de-asupra liniei izoelectrice si (-) tot
ce este sub linia izoelectrica. Facem suma alge- (+)
brica a componentelor complexului QRS in spe-
cial in derivatiile DI si aVF, care ne vor da axul electric in . Apoi cu tangenta unghiului format (cateta opusa / cateta alaturata), vom stabili cu aproximatie unghiul axului electric. Retineti : abscisa este reprezentata de derivatia DI, avand sensul pozitiv de la stanga la dreapta, iar ordonata este reprezentata de derivatia aVF, avand sensul pozitiv de sus in jos !!!
Este necesar sa cunoastem ca : tg 300 = 0,57 ; tg 450 = 1 ; tg 600 = 1,73.
Exemplul 1 : suma algebrica a componentelor complexului QRS din DI este +4, iar in aVF este de +5. Tangenta unghiului a a axului electric este cateta opusa (aVF = +5) / cateta alaturata (DI = +4). 5 : 4 = 1,25 , deci ne gasim intre 1 (tg 450) si 1,73 (tg 600), adica intre 450 si 600.
Exemplul 2 : suma algebrica a componentelor complexului QRS din DI este -3, iar in aVF este de +2. Tangenta unghiului a a axului electric este cateta opusa (DI = -3) / cateta alaturata (aVF = +2). 3 : 2 = 1,5 , deci ne gasim intre 1 (tg 450) si 1,73 (tg 600), adica intre +450 si +600 la care adaugam 900 deoarece avem o deviatie axiala dreapta ;
Exemplul 3 : suma algebrica a componentelor complexului QRS din DI este +3, iar in aVF este de -2. Tangenta unghiului a a axului electric este cateta opusa (aVF = -2) / cateta alaturata (DI = +3). 2 : 3 = 0,66 , deci ne gasim intre 0,58 (tg 300) si 1 (tg 450), adica intre -300 si -450 si avem o deviatie axiala stanga.
Impulsul de comanda venit de la nodulul sino-atrial, difuzeaza in cele 2 atrii ca o unda de depolarizare, determinand pe EKG unda P. Sistemul de conducere atrial se compune din 3 cai specializate de conducere atriala : fasciculele internodale anterior, mijlociu si posterior. Cand impulsul electric ajunge la nodulul atrio-ventricular, se produce o pauza nu mai mare de 0,1, inainte ca acesta sa fie stimulat. Aceasta pauza, in cursul careia nu exista activitate electrica cardiaca este reprezentata pe EKG prin segmentul PQ.
![]()
![]()
![]() Odata stimulat, nodulul
atrio-ventricular transmite stimulul electric spre ramurile sale (dreapta
si stanga) fascicolului His, pentru a stimula ambii ventriculi
(aproape) simultan. Sistemul format din nodulul atrio-ventricular fascicul His ramuri
retea Purkinje, este format din tesut nervos specializat, care
conduce rapid depolarizarea. Muschiul cardiac insusi conduce
sarcinile bio-electrice, insa mult mai lent. Deci sunt usor de
recunoscut impulsurile patologice ce apar in afara sistemului de conducere
specializat al ventriculilor (pe EKG ele sunt mai lente).
Odata stimulat, nodulul
atrio-ventricular transmite stimulul electric spre ramurile sale (dreapta
si stanga) fascicolului His, pentru a stimula ambii ventriculi
(aproape) simultan. Sistemul format din nodulul atrio-ventricular fascicul His ramuri
retea Purkinje, este format din tesut nervos specializat, care
conduce rapid depolarizarea. Muschiul cardiac insusi conduce
sarcinile bio-electrice, insa mult mai lent. Deci sunt usor de
recunoscut impulsurile patologice ce apar in afara sistemului de conducere
specializat al ventriculilor (pe EKG ele sunt mai lente).
Exista pacemaker-i potentiali (ectopici) in ambele atrii, in nodulul atrio-ventricular si in cei 2 ventriculi. Ei pot prelua comanda, daca mecanismul fiziologic de conducere devine la un moment dat deficitar. Aceste focare ectopice emit ocazional cate-un impuls electric, in afara cazurilor de urgenta, indeosebi in cardiopatii.
Focarele sunt capabile sa declanseze impulsuri electrice unice sau in serii. La un ritm cardiac normal exista o distanta constanta intre undele de aceeasi natura.
Ritmul variabil este un tip de ritm neregulat, in care succesiunea undelor este normala P-Q-R-S-T-U, dar in care ritmul se schimba continuu. Ritmurile variabile sunt acele ritmuri ce prezinta o neregularitate generala, fara a li se putea prevedea reaparitia.
1. Aritmia sinusala este un ritm neregulat, variabil, datorat adesea bolii arterelor coronare (boala nodului sino-atrial). In aritmia sinusala, unda de stimulare rezulta din nodul sino-atrial, toate undele de pe EKG fiind identice. Undele P-QRS-T ale fiecaruia dintre cicluri sunt de-obicei normale, avand forma si marimea identica, cronologia ciclurilor fiind insa neregulata. Deci, aritmie sinusala = unde P identice + ritm variabil ;
2. Ritmul vagabond (ratacitor) e un ritm variabil ce apare ca urmare a schimbarii pozitiei pacemaker-ului. Este caracterizat prin unde P de forma variabila. In cazul ritmului vagabond (wandering pacemaker), activitatea pacemaker-ului se deplaseaza de la un focar la altul. Ritmul este foarte neregulat, neexistand un aspect fix al sau. Deci, ritm vagabond = modificari de forma ale undelor P + ritm variabil ;
3. Aritmia respiratorie este intalnita in special la copii, tineri si la persoanele cu o hiperreactivitate parasipatica. Ritmul este variabil (mai rar in inspir si mai frecvent in expir), dar morfologia undelor P-QRS-T este nemodificata. Cel mai adesea nu are semnificatie patologica. Deci, aritmia respiratorie = unde P-QRS-T identice + ritm variabil in functie de inspir / expir.
Batai suplimentare si pauze. Extrasistolele (ES) si pauzele constituie o denumire generala data unei grupe de tulburari de ritm, care pot fi recunoscute dintr-o privire. Daca analizam traseul EKG, o eventuala intrerupere in continuitatea ciclurilor, va fi cu usurinta reperata.
Extrasistolele (bataile premature) se datoreaza unei descarcari precoce a diverselor focare ectopice, determinand unde ce apar mai curand ca de-obicei in ciclu. Undele pot avea un aspect normal, sau forme bizare, dar ele apar toate brusc si precoce intr-un ciclu.
1.
![]()
![]() Extrasistola atriala
(ESA) = unda P pozitiva, negativa,
lipsa sau precoce + complex QRS strans + pauza decalanta. ESA ia nastere dintr-un focar situat ectopic fata de
nodulul sino-atrial (sau chiar din nodulul sino-atrial, caz in care
lipseste unda P pe EKG), care se descarca inainte ca nodulul
sino-atrial sa inceapa un ciclu normal. Astfel, cu cat focarul
ectopic este mai indepartat de nodulul sino-atrial, unda P de pe traseul
EKG, va putea fi pozitiva aplatizata negativa sau poate
lipsi, uneori putand fi inclusa chiar si-n unda T, premergatoare
undei P normale. Alteori focarul ectopic trimite un impuls ce stimuleaza
atriile de jos in sus, determinand o conducere retrograda, avand ca
rezultanta o unda P negativa, situata inainte, dupa,
sau amestecandu-se cu complexul QRS. Atentie
! De cele mai multe ori morfologia complexului QRS intr-o ESA este
aproape identica cu a complexului QRS normal, acesta fiind putin
strans, asa cum am afirmat anterior. Sunt totusi situatii de
ESA cu complex aberant, care pot fi recunoscute ca atriale, datorita
undei P ce le precede, desi morfologia complexului QRS este identica
unei ESV ;
Extrasistola atriala
(ESA) = unda P pozitiva, negativa,
lipsa sau precoce + complex QRS strans + pauza decalanta. ESA ia nastere dintr-un focar situat ectopic fata de
nodulul sino-atrial (sau chiar din nodulul sino-atrial, caz in care
lipseste unda P pe EKG), care se descarca inainte ca nodulul
sino-atrial sa inceapa un ciclu normal. Astfel, cu cat focarul
ectopic este mai indepartat de nodulul sino-atrial, unda P de pe traseul
EKG, va putea fi pozitiva aplatizata negativa sau poate
lipsi, uneori putand fi inclusa chiar si-n unda T, premergatoare
undei P normale. Alteori focarul ectopic trimite un impuls ce stimuleaza
atriile de jos in sus, determinand o conducere retrograda, avand ca
rezultanta o unda P negativa, situata inainte, dupa,
sau amestecandu-se cu complexul QRS. Atentie
! De cele mai multe ori morfologia complexului QRS intr-o ESA este
aproape identica cu a complexului QRS normal, acesta fiind putin
strans, asa cum am afirmat anterior. Sunt totusi situatii de
ESA cu complex aberant, care pot fi recunoscute ca atriale, datorita
undei P ce le precede, desi morfologia complexului QRS este identica
unei ESV ;
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
Complex QRS normal ESA Complex QRS normal ESA cu complex
aberant
2. Extrasistola ventriculara (ESV) = lipsa undei P + complex QRS aberant + pauza compensatorie. ESV rezulta dintr-un focar ectopic ventricular. ESV atesta o contractie ventriculara prematura si o bataie a pulsului asociata, asemanatoare cu cea produsa de un QRS normal. In timpul conducerii ventriculare normale, ventriculii se depolarizeaza (aproape) simultan. Rezulta ca unda de depolarizare, progresand spre stanga (VS) este putin opusa celei ce merge spre dreapta (VD). Apare un complex QRS relativ mic (in mod normal). Din contra, o ESV ia nastere intr-un singur ventricul, care se depolarizeaza inaintea celuilalt, de aceea deflexiunile unei ESV sunt foarte inalte si profunde, neexistand o depolarizare simultana a ambilor ventriculi. ESV are deci deflectiuni mai mari decat complexele QRS normale ;
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
Complex QRS normal ESV
3. Extrasistolele jonctionale (ESJ) = unde P negative in DII, DIII si aVF care preced un complex QRS asemanator morfologic cu cel normal (ESJ superioare), situate imediat dupa complexul QRS (ESJ inferioare), sau unda P cade simultan cu complexul QRS, de care este acoperita.
4. Bataile interpolare sunt ESVplasate intre contractiile normale ale unui traseu EKG, dar fara sa provoace o pauza compensatorie si fara sa tulbure ritmul cardiac normal.
ESV se pot cupla cu una sau mai multe batai cardiace normale, pentru a produce fenomene de tip bi- , tri- , cvadri-geminism, dar la un numar mai mare sau egal cu 6 ESV pe minut, acestea devin patologice (asa numita tahicardie ventriculara). Cel mai adesea ESV indica o irigatie coronariana deficitara, aparitia lor sugerand ca ceva nu merge bine. In cazul in care debitul coronarian este adecvat, dar sangele este prost oxigenat (inec, boli pulmonare, obstructie traheala, intoxicatie cu CO), inima devine slab oxigenata, iar descarcarile ectopice ventriculare se inmultesc.
5. Parasistolia este un ritm dublu provocat de 2 pacemakeri, dintre care unul este ectopic, de-obicei de origine ventriculara. Ritmurile ectopice ventriculare dau complexe QRS analoage celor din ESV. In general ele sunt lente, insa cand sunt asociate cu un alt ritm supraventricular, sunt cunoscute sub numele de parasistolie. Bataile ventriculare ectopice realizeaza in cadrul parasistoliei un ritm regulat si datorita unui fenomen de protectie, nu exista decat putine batai care nu se transmit din cauza unui blocaj al ritmului supraventricular. Trebuie sa ne gandim la parasistolie cand se vad ES cuplate cu o lunga serie de batai normale.
Un focar ectopic unic poate emite o serie rapida de descarcari repetate, salve de ESV. Un acces de 4-6 ESV in succesiune rapida, constituie un acces de tahicardie ventriculara. ESV multifocale se datoreaza focarelor ventriculare ectopice multiple, fiecare focar provocand o ESV identica, cu un aspect identic la fiecare descarcare. Aparitia de ESV multifocale numeroase este periculoasa si necesita un tratament rapid. Daca ne gandim ca un focar ventricular unic poate elibera si declansa o serie de descarcari, antrenand tulburari de ritm periculoase (tahicardia ventriculara), aparitia de ESV multifocale numeroase arata ca exista o tulburare evolutiva si ca sunt sanse de aparitie a unei tulburari de ritm periculoase sau chiar mortale (fibrilatia ventriculara). Daca o ESV cade pe unda T, ea survine in timpul perioadei vulnerabile si pot aparea tulburari de ritm periculoase ; supravegheati indeaproape acest bolnav !!!
O ESV survine de-obicei imediat dupa unda T a unui ciclu normal. Daca ea cade peste o unda T, este capabila sa antreneze focarul ectopic ventricular incriminat in descarcari repetate.
Scaparile se produc cand pacemaker-ul normal nu parvine sa declanseze un stimul in timpul uneia, sau mai multor cicluri, astfel ca se descarca un focar ectopic nerabdator, inima ramanand temporar silentioasa. Pe traseul EKG cand pacemaker-ul nu parvine sa se descarce, linia de baza este plata si fara unde.
1. Scaparea atriala = dupa o pauza de cel putin un ciclu, apare o unda P, pozitiva sau negativa, de morfologie diferita fata de cea dintr-un ciclu normal, urmata de un complex QRS strans. Dupa o pauza de acest fel, un focar ectopic atrial poate sa declanseze un impuls care sa stimuleze atriile, conducerea progresand atunci in jos prin nodulul atrio-ventricular. Cum unda P ia nastere dintr-un focar ectopic, ea nu va semana morfologic cu celelalte unde P normale ;
2. Scaparea nodala atrio-ventriculara = dupa o pauza de cel putin un ciclu, lipseste unda P, iar QRS-ul este normal sau strans. Apare din nodulul atrio-ventricular si stimuleaza ventriculii prin sistemul de conducere normal, determinand dupa o pauza un QRS normal, dar neprecedat de unde P. Scaparile nodale atrio-ventriculare apar cand nodulul sino-atrial nu se descarca cel putin un ciclu, lasand din punct de vedere electric inima silentioasa ;
3. Scaparea ventriculara = dupa o pauza de cel putin un ciclu, lipseste unda P, iar complexul QRS este aberant. Rezulta dintr-un focar ventricular ectopic ; ventriculul raspunde printr-o contractie precoce care se produce dupa o pauza. Acest raspuns ventricular ectopic determina o contractie ventriculara de tip ESV, dupa pauza de care am amintit anterior ;
4. Stopul sinusal apare cand zona de comanda a nodulului sino-atrial este blocata brusc si nu transmite stimuli de comanda. Dupa pauza datorata stopului sinusal, preia comanda o zona noua de pacemaker, dar impulsul nu cade in aceeasi perioada cu ritmul precedent. Stop sinusal apare cand se opreste activitatea de pacemaker a nodulului sino-atrial, antrenand o liniste electrica temporara. Un alt centru de comanda trebuie sa preia activitatea de stimulare, astfel incat o alta regiune a nodulului sino-atrial, sau un focar ectopic atrial vecin incepe sa descarce impulsuri, pentru a mentine un ritm regulat. Deoarece noul pacemaker ectopic preia comanda stimularii, el poseda propriul sau ritm, care in general difera de ritmul pacemaker-ului oprit ;
5. Blocul de iesire sinusal se intalneste la bolnavii fara activitate atriala din cauza unui blocaj, sau a unei absente a nodulului sino-atrial, descarcarea ritmica nemaiputand trece mai departe de nodulul sino-atrial. Cand un traseu EKG arata lipsa tuturor undelor P in toate derivatiile si bradicardie, trebuie banuit un bloc de iesire sinusala. Aceasta afectiune poate necesita imtarea unui pacemaker artificial, daca bradicardia este importanta si rau suportata pentru pacient. Sunt totusi si situatii in care pacientii cu bloc de iesire sinusal pot prezenta accese de tahicardie.
Stopul sinusal si blocul de iesire sinusal sunt in esenta identice.
Ritmurile rapide pot fi regulate sau neregulate, toate prezentand fenomene ce survin rapid.
Tahicardia paroxistica (TP) = frecventa cardiaca de 150-250 / minut aparuta brusc.
1. Tahicardia paroxistica atriala (TPA) = unde P inaintea fiecarui complex QRS (uneori chiar cu suprapunerea undelor T si P + frecventa rapida de 150-250 / minut si regulata + QRS cu morfologie normala si strans + / - ST subdenivelat + / - T aplatizat sau negativ. TPA apare adesea brusc, dintr-un focar ectopic situat intr-unul din atrii, ce imprima o frecventa cardiaca de 150-250 / minut ;
2. TPA cu bloc = unde P ascutite si pozitive in DII si-n DIII + nu dupa fiecare apare un QRS normal + segment ST izoelectric. TPA cu bloc poate fi expresia unei intoxicatii digitalice. Putem avea 2 sau mai multe unde P ascutite pentru fiecare QRS, dar in plus avem si o tahicardie atriala ;
3. Tahicardia paroxistica nodala (TPN) se datoreaza unui focar ectopic situat in nodulul atrio-ventricular, cu o frecventa declansata tot de 150-250 / min. In general lipsesc undele P, dar uneori focarele ectopice ale nodulului atrio-ventricular au ideea stranie de a stimula atriile pornind de jos in sus, printr-o conducere retrograda. Deci, pot aparea unde P negative, imediat inainte, sau dupa complexul QRS ;
TPA si TPN apar de-asupra ventriculilor si de-aceea se numesc tahicardii supraventriculare.
4. Tahicardia paroxistica ventriculara (TPV) = lipsa undei P + complex cu aspect de ESV (deci deformat, sau aberant) + ritm rapid si regulat de 150-250 / minut. TPV este declansata de un focar ectopic ventricular si de-aceea are aspect de ESV.
Cu toate ca atriile se depolarizeaza inca regulat, nu se observa de-obicei unde P distincte. Alteori un impuls atrial isi poate croi drum, incepand de sus, pentru a veni sa stimuleze un complex in aparenta normal, in cursul unei tahicardii ventriculare. Nodulul atrio-ventricular nu este vulnerabil la un stimul ce vine de sus, decat in anumite momente din timpul TPV, incat doar cateva impulsuri atriale vin sa stimuleze nodulul atrio-ventricular.
Cand nodulul atrio-ventricular este stimulat de o depolarizare atriala in cursul unei tahicardii ventriculare, impulsul incepe sa urmeze calea normala a trunchiului si ramurilor. Apare un complex QRS in aparenta normal (sau cu un inceput normal). Aceasta portiune de QRS, in aparenta normala, se amesteca de-obicei cu complexul de tip ESV provenit din focarul ectopic. Se realizeaza astfel un complex de fuziune. Uneori impulsul de origine superioara va merge pana la capat, realizand un complex QRS normal, determinand o bataie de captura.
![]() Prezenta de capturi sau de fuziuni confirma diagnosticul de TPV, care poate avea
semnificatia unei cardiopatii ischemice. O TPV se aseamana cu un
acces de ESV. E vorba de o stare patologica ce tradeaza adesea o
boala a arterelor coronare. Tratamentul trebuie instituit rapid, deoarece
inima nu se contracta eficient.
Prezenta de capturi sau de fuziuni confirma diagnosticul de TPV, care poate avea
semnificatia unei cardiopatii ischemice. O TPV se aseamana cu un
acces de ESV. E vorba de o stare patologica ce tradeaza adesea o
boala a arterelor coronare. Tratamentul trebuie instituit rapid, deoarece
inima nu se contracta eficient.
![]()
![]()

![]() 5. Flutter-ul atrial = in locul undelor P apar undele F de flutter sub forma unor ondulatii rapide si
neregulate, cu aspect de dinti de fierastrau, cu panta
ascendenta mai rapida si cu cea descendenta mai lenta fiecare dinte de fierastrau
corespunzand unei revolutii atriale complete + toate undele F au aceeasi forma si durata +
frecventa undelor F este de 250-300 / minut + complexele QRS survin
regulat la un bloc de 2-4 / 1, sau neregulat, in raport cu undele F si-n
functie de blocajul atrio-ventricular.
5. Flutter-ul atrial = in locul undelor P apar undele F de flutter sub forma unor ondulatii rapide si
neregulate, cu aspect de dinti de fierastrau, cu panta
ascendenta mai rapida si cu cea descendenta mai lenta fiecare dinte de fierastrau
corespunzand unei revolutii atriale complete + toate undele F au aceeasi forma si durata +
frecventa undelor F este de 250-300 / minut + complexele QRS survin
regulat la un bloc de 2-4 / 1, sau neregulat, in raport cu undele F si-n
functie de blocajul atrio-ventricular.
Flutter-ul atrial apare dintr-un focar ectopic atrial, iar undele F survin intr-o succesiune rapida, fiecare fiind identica cu urmatoarea. Undele F se observa cel mai bine in V1, iar intre ele traseul nu revine la linia izoelectrica ;
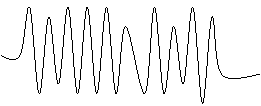 6.Flutter-ul ventricular = unde cu amplitudine mare, sinusoidale, fara a se putea
face o distinctie intre componentele individuale ale complexului QRS + o
frecventa de 200-300 / min.
6.Flutter-ul ventricular = unde cu amplitudine mare, sinusoidale, fara a se putea
face o distinctie intre componentele individuale ale complexului QRS + o
frecventa de 200-300 / min.
Este generat de un focar ectopic ventricular. Ritmul se
degradeaza treptat pentru a genera tulburari mortale, da-
torita in special fibrilatiei ventriculare si mai rar a fibri-
latiei atriale.
6.
![]() Fibrilatia atriala (FA) = lipsa undelor P si inlocuirea
acestora cu undele f, formate dintr-o
serie de oscilatii rapide si neregulate ca amplitudine si morfologie +
frecventa
undelor f intre 400-600 / minut
(vizibile bine in V1) +
complexe QRS la intervale neregulate, ce pot avea o frecventa
normala (FA cu ritm lent), sau in jur de 100-l50 / minut (FA cu ritm rapid
in functie de marimea bocului atrio-ventricular. FA se datoreaza
descarcarii unor numeroase
focare ectopice atriale ;
Fibrilatia atriala (FA) = lipsa undelor P si inlocuirea
acestora cu undele f, formate dintr-o
serie de oscilatii rapide si neregulate ca amplitudine si morfologie +
frecventa
undelor f intre 400-600 / minut
(vizibile bine in V1) +
complexe QRS la intervale neregulate, ce pot avea o frecventa
normala (FA cu ritm lent), sau in jur de 100-l50 / minut (FA cu ritm rapid
in functie de marimea bocului atrio-ventricular. FA se datoreaza
descarcarii unor numeroase
focare ectopice atriale ;
7. ![]() Fibrilatia ventriculara (FV) = ondulatii haotice ale traseului EKG (daca mai poate
fi numit asa !), cu morfologie,
Fibrilatia ventriculara (FV) = ondulatii haotice ale traseului EKG (daca mai poate
fi numit asa !), cu morfologie,
amplitudine si durata variabila + frecventa de 200-300 /
minut + imposibilitatea identifi- carii undelor P-QRS-T ;
8.
 Torsada varfurilor = ondulatii
haotice ale traseului EKG (daca mai poate fi numit asa !), cu
morfologie amplitudine si durata variabila,
Torsada varfurilor = ondulatii
haotice ale traseului EKG (daca mai poate fi numit asa !), cu
morfologie amplitudine si durata variabila,
cu serii de complexe cand mai mici, cand
mai mari, cand de-asupra liniei izoelectrice,
cand dedesubtul acesteia.
Mecanismul de producere al FA :
- teoria undei circulare sustine existenta unei unde de excitatie care s-ar roti in jurul orificiilor celor 2 vene cave, activand parcelar, neregulat si fara incetare atriile la o frecventa de 400-600 / minut ;
- teoria unui (sau mai multor) focar(e) ectopic(e) atrial(e), ce emit(e) impulsuri cu o frecventa extrem de ridicata. Un numar mare dintre stimulii atriali sunt blocati la nivelul nodulului atrio-ventricular, incat la ventriculi ajung cel mult 140-l60 din cei 400-600 impulsuri emise pe minut.
Blocurile cardiace pot aparea la nivelul nodulilor sino-atrial si atrio-ventricular, dar si la nivelul fasciculului His sau a ramurilor sale. Cand examinam ritmul pe un traseu EKG, trebuie intotdeauna sa cautam existenta unui eventual bloc cardiac.
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]() a) de gradul intai presupune
un interval PQ de cel putin 0,2 la
adulti si de cel putin 0,18 la copii +
fiecare unda P este
a) de gradul intai presupune
un interval PQ de cel putin 0,2 la
adulti si de cel putin 0,18 la copii +
fiecare unda P este
urmata de un complex QRS cu morfologie normala ;
![]()
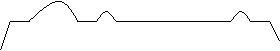
![]() b) de gradul al II-lea - tip Mobitz I, intervalul P-Q se alungeste progresiv,
de la o sistola la alta, pana cand o unda P nu mai este
urmata de un complex QRS (P
blocat), dupa care ciclul
(perioada) se reia. Perioada
b) de gradul al II-lea - tip Mobitz I, intervalul P-Q se alungeste progresiv,
de la o sistola la alta, pana cand o unda P nu mai este
urmata de un complex QRS (P
blocat), dupa care ciclul
(perioada) se reia. Perioada
![]()
![]()
![]()
![]()
![]()
![]() Wenckebach
Wenckebach
![]()
![]()
![]()
![]()
- tip Mobitz II, inseamna blocarea sistematizata 2-4 / 1, sau
nesistematizata a unui stimul atrial, urmata la intervale fixe, sau variabile de un
![]()
![]()
![]()
![]() complex QRS.
complex QRS.
Blocarea sistematizata 2 / 1
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
c) de gradul al III-lea (total, complet) = activitate atriala independenta de cea ventri-
culara + frecventa atriala mai mare decat cea ventriculara (unde P mai numeroase decat complexe QRS) + ritm ventricular lent si regulat (20-40 / minut). Retineti : fiecare (atat atriile, cat si ventriculele) bate in ritmul sau !!!
![]()
T
![]() P P P P
P P P P
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
Q S Q S
Perioada Wenckebach este specifica blocului atrio-ventricular gradul II tip Mobitz I si apare cand intervalul P-R se alungeste progresiv, pana ce nodulul atrio-ventricular nu mai este stimulat. Perioada este data de 2 unde P succesive intre care nu exista nici un complex QRS.
![]()
![]()
![]()
![]() R R R
R R R
![]()
![]() r r
r
r r
r
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
- stanga (BRS) = durata (baza) complexului QRS de cel putin 0,12 + unde S ample in V1 si V2 + unde R ample, largi si crestate (forma de M) in V5 sau / si V6 + / - axa electrica deviata la dreapta + unda intrinsecoida* de peste 0,05 in V5 si V6 + segmentul ST si unda T orientate in sens opus complexului QRS + absenta undei Q in derivatiile DI, V5 si V6. Se mentin aceleasi precautii legate de axul electric, ca si-n BRD ! ;
*Unda intrinsecoida = timpul cuprins intre inceputul undei R si perpendiculara dusa din varful undei R la linia izoelectrica. Normal, sub 0,05.
![]()
![]() R
R
![]()
![]() r
r
![]()
Unda intrinsecoida
![]()
![]()
![]()
Atentie ! In caz de BRS nu este usor sa se faca diagnosticul de IMA (infarct miocardic acut) pe EKG, fiind necesare si alte teste (sangvine : troponina I si G, CK-MB, TGO, TGP etc.) pentru a verifica prezenta unui IMA posibil !!!
- hemiblocul posterior stang (HPS) = complex QRS de tip rS in DI si aVL, sau / si forma qR in DII, DIII si aVF + / - axul electric deviat intre +900 si +1300. Complexul QRS este predominant negativ, cu sau fara unda r si S in V1 ;
![]()
![]() R
R
r
![]()
![]()
![]()
![]()
![]()
![]()
![]() Forma rS Forma qR
Forma rS Forma qR
q
S
- hemiblocul anterior stang (HAS) = complex QRS de tip rS in DII, DIII si aVF sau / si forma qR in Di si aVL + / - axul electric intre + 300 si 900.
- BRD asociat cu HPS = complexe QRS largi peste 0,12 + hiperdeviatie axiala dreapta la circa +1200 + complexe QRS de tip rS in DI + complexe QRS de tip qR in DII si DIII + complexe QRS in forma de M, sau R crestat in V1. Este un bloc bifascicular in care impulsurile sinusale sau ectopice, supraventriculare activeaza mai intai peretele anterior al VS prin fasciculul anterior stang sanatos, apoi peretele posterior al VS prin reteaua Purkinje, situata intre cele 2 fascicule ale ramurii stangi si in continuare, cu intarziere VD ;
- BRD asociat cu HAS = complexe QRS largite de peste 0,12 + deviatie axiala stanga intre -450 si 650 + complexe QRS de tip qR in Di + complexe QRS de tip rS in DII si DIII + complexe QRS in forma de M, sau R crestat in V1. Este un bloc bifascicular in care impulsurile sinusale sau ectopice, supraventriculare activeaza mai intai peretele posterior al VS prin fasciculul posterior stang sanatos, apoi peretele anterior al VS prin reteaua Purkinje, situata intre cele 2 fascicule ale ramurii stangi si in continuare, cu intarziere VD ;
Sindromul de preexcitatie (sindrom WPW) descris de Wolf, Parkinson si White, consta in activarea unui teritoriu ventricular drept sau stang, inainte si independent de stimulul condus pe caile normale. Clinic persoanele cu sindrom WPW prezinta frecvent crize de tahicardie paroxistica.
![]()
![]() Criterii EKG : intervalul PR scurtat sub 0,12 + complexul QRS incepe chiar de pe
ramura descendenta a undei P, printr-o unda lenta,
neregulata si ingrosata (unda d) +
complexul QRS de cel putin 0,12. Unda delta (d) reprezinta R
Criterii EKG : intervalul PR scurtat sub 0,12 + complexul QRS incepe chiar de pe
ramura descendenta a undei P, printr-o unda lenta,
neregulata si ingrosata (unda d) +
complexul QRS de cel putin 0,12. Unda delta (d) reprezinta R
in realitate stimularea prematura a unei parti din d T
![]()
![]()
![]() septul interventricular. Sindromul WPW este foarte P
septul interventricular. Sindromul WPW este foarte P
![]()
![]()
![]()
![]() important de a fi cunoscut, deoarece indivizii care
important de a fi cunoscut, deoarece indivizii care
au acest fascicul accesoriu de conducere, pot prezenta
o tahicardie paroxistica prin 2 mecanisme : S
- de reintrare : depolarizarea ventriculara poate imediat sa restimuleze atriul si nodulul atrio-ventricular, prin acest fascicul de conducere accesoriu, iar aceasta intr-un mod retrograd ;
- prin conducere rapida : tahicardiile supraventriculare (FA, flutter) pot fi conduse rapid la ventriculi (conducere 1 / 1) prin acest fascicul accesoriu.
Hipertrofia unei cavitati cardiace semnifica faptul ca grosimea peretelui acelei cavitati a crescut peste dimensiunile normale pe care ar trebui sa le aiba cavitatea respectiva. Deoarece unda P reprezinta depolarizarea celor 2 atrii, pentru evidentierea unei hipertrofii atriale, examinam unda P cel mai bine in V1 (uneori si-n DII).
- hipertrofia atriala dreapta (HAD) = unda P ampla de peste 2,5mV, ascutita, dar cu baza normala (P pulmonar), datorita incidentei sale crescute in cordul pulmonar cronic. Putem avea si o unda P bifazica in V1, dar cu prima componenta a sa mai mare. HAD se observa cel mai bine in DII, DIII si-n aVF ;
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]() sau
sau
sau
sau
- hipertrofia atriala stanga (HAS) = unda P bifida si alungita de peste 0,12, cu unda descendenta mai ampla in V1, sau componenta finala a unei unde P bifazice sa fie mai mare ;
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]() sau
sau
sau
sau
Reciproc, undele R / S reprezinta depolarizarile suferite de cei 2 ventriculi, iar pentru evidentierea unei hipertrofii ventriculare privim undele R si S in V1, V2, V5 si V6. Daca se apreciaza marimea complexului QRS, in mod normal in V1 si in V2 unda S este dominanta, iar in V5 si-n V6 unda R este dominanta.
- hipertrofia ventriculara dreapta = unda R dominanta in aVR sau / si unda R dominanta in V1 V2, sau / si unda S dominanta in V5 V6 + devierea axei electrice la dreapta. Alte criterii dupa diversi autori : R in V1 de peste 0,5 mV ; S in V1 de cel mult 0,3 mV ;
- hipertrofia ventriculara stanga = S din V1(2) + R din V5(6) mai mare sau egal cu 35 mm (indicele Sokolow Lyon) + devierea la stanga a axei electrice. Alte criterii dupa diversi autori: a) cel mai mare R din V5 sau V6 si respectiv cel mai mare S din V1 sau V2 mai mare de 25 mV ;
b) R inalt in DI (peste 2 mV) si aVL (peste 1,1 mV) ;
c) S dominant si adanc in DIII, aVR si V1-V3. Unda T prezinta adesea caracteristici in HVS, existand o inversiune si o asimetrie a sa in V5(6). Unda T inversata prezinta o panta descendenta progresiva, lunga si lenta si o intoarcere rapida, brusca si foarte abrupta spre linia de baza.
![]()
![]()
![]()
![]() T(-)
T(-)
d) R din aVF peste 2 mV (20 mm) ;
e) R din DI + S din DIII peste 2,5 mV (indicele Gubner-Ungerleider)
Ateroscleroza este capabila sa obstrueze o artera coronara, sau o placa aterosclerotica poate fi sediul unui tromb care sa astupe coronara. Ocluzia determina anevrismul de ventricul stang" class="text">infarctul miocardic (IM). Zona de infarct isi are de-obicei sediul in VS si poate genera tulburari de ritm severe, sau chiar decesul pacientului. In peste 90% din cazuri doar VS este atins de IM. Arterele ce iriga VS au uneori ramuri ce iriga si alte regiuni ale inimii, astfel incat un IM al poate cuprinde si o portiune mica dintr-o alta cavitate.
IM este caracterizat de triada ISCHEMIE + LEZIUNE + NECROZA fiecare putand surveni izolat.
- Ischemia = scaderea aportului sangvin provenit din arterele coronare ; pe EKG se caracterizeaza prin unde T inversate, negative. Aceste T-uri pot demonstra o ischemie in absenta unui IM si de-asemenea poate exista o diminuare a irigatiei sangvine miocardice, fara a produce infarct. Unda T ischemica tipica este inversata intr-un mod simetric;
![]()
T negativ
![]()
![]()
![]()
![]()
![]()
![]()
- Leziunea = supradenivelarea / subdenivelarea segmentului ST. Daca devierea de la linia izoelectrica a segmentului ST este de cel putin 4 mm ST supradenivelat
![]()
![]()
![]() avem de-a face cu un IM acut (IMA). Pentru diagnos-
Supradenivelare
avem de-a face cu un IM acut (IMA). Pentru diagnos-
Supradenivelare
![]()
![]() ticul de IMA este important de stiut daca acesta s-a
ST
ticul de IMA este important de stiut daca acesta s-a
ST
![]()
![]() produs recent (necesitand un tratament imediat), sau
produs recent (necesitand un tratament imediat), sau
este vechi.
- segmentul ST supradenivelat nu este apanajul exclusiv al IMA, deoarece il intalnim si intr-o serie de afectiuni printre care amintesc : pericardita (ST supradenivelat si T tot de-asupra liniei de baza), angina vaso-spastica (Printzmetal), in cazul anevrismului ventricular (caz in care segmentul ST nu revine la linia de baza in cursul evolutiei bolii), embolie pulmonara (alaturi de alte semne, inclusiv EKG). In caz de IMA segmentul ST supradenivelat initial, coboara in timp si se contopeste cu linia izoelectrica. Poate sa nu aiba semnificatie patologica daca il intalnim in vagotonie, la tineri, in special in derivatiile V1 V4 ;
- segmentul ST este subdenivelat in intoxicatia digitalica
in angina pectorala stabila, in infarctul subendocardic (ce
![]()
![]() nu intereseaza toata grosimea peretelui VS), in ischemia ST
subdenivelat
nu intereseaza toata grosimea peretelui VS), in ischemia ST
subdenivelat
![]() subendocardica, sau in proba de efort
pozitiva (cand la
subendocardica, sau in proba de efort
pozitiva (cand la
![]()
![]()
![]()
![]() un pacient suspect de cardiopatie ischemica se
efectueaza
un pacient suspect de cardiopatie ischemica se
efectueaza
![]() testul de efort, o subdenivelare ST de cel putin 1 mm
testul de efort, o subdenivelare ST de cel putin 1 mm
confirma diagnosticul de afectare coronarina), suprasolicitare
fizica intr-o HVS.
- Necroza este sinonima cu aparitia undei Q. Pentru a fi patologica, o unda Q trebuie sa indeplineasca cateva criterii : sa aiba durata de cel putin un patratel (0,04) si sa aiba o marime de cel putin din marimea totala a complexului QRS. Unda Q patologica impune diagnosticul de IM. Nu se va privi niciodata in aVR !
Dupa localizarea infarctului, vom avea unde Q patologice in anumite derivatii specifice, variind destul de mult dupa autorii consultati :
- V1 V4 IM anteroseptal
- V3 V4 (5) IM apical
- DI si aVL IM lateral
- DII, DIII si aVF IM inferior
-- DI , aVL, V1 V4 IM antero-lateral
- DII, DIII si aVF + V1 V3 IM septal profund
- DII, DIII si aVF + V1 V6 IM circumferential
- supradenivelare ST in aVR + subdenivelare importanta ST in cel putin alte 2 derivatii, la care se pot asocia unde T negative sau bifazice, caracterizeaza IM subendocardic. Alteori diagnosticul se pune pe subdenivelarea orizontala ST in cel putin 2 derivatii. Este greu de identificat in stadiul acut ! ;
- R mare in V1 V3 + Q patologic in V6 conduce spre un IM posterior ;
- infarctul atrial = modificari ale morfologiei undei P, supradenivelarea segmentului PR in aVL / aVR si V1 V2 + tahiartmii atriale ; evolueaza concomitent cu IMA inferior ;
- se descriu de catre unii autori si IM non-Q, care prezinta toate caracteristicile IM, dar in lipsa undei Q din derivatiile specifice.
Nota : daca se banuieste existenta unui IM posterior, datorita R-ului inalt din V1 V3, asociat unor subdenivelari ST tot in aceste derivatii, intoarcem invers traseul EKG si schimband sensul (dreapta - stanga), se observa semnele clasice de IMA (unda Q, care de fapt este R-ul intors, supradenivelarea ST si unda T negativa).
Atentie !!! Cand suspicionati existenta unei unde Q, priviti cu mare atentie traseul EKG, (in special in derivatiile V, dar nu numai), deoarece s-ar putea sa existe totusi, imediat dupa unda P un r extrem de mic, chiar punctiform, dar care fiind ignorat sau neobservat, poate conduce la confuzii grave privind existenta unui IM, cand acesta de fapt lipseste.
Diagnosticul EKG al infarctului nu este in general valabil in caz de BRS, caz in care VS se depolarizeaza dupa VD. In cazul in care VS si VD isi impart septul interventricular, un infarct al zonei septale va fi simultan un infarct si de VD care se depolarizeaza primul. In prezenta unui BRS, prezenta undelor Q in V1 V4 permite sa se banuiasca (dar nu sa se afirme cu certitudine !) un infarct antero-septal. Prezenta unei unde Q intr-o singura derivatie nu pune diagnosticul de IM
Artera coronara dreapta iriga nodulul sino-atrial, atrio-ventricular si trunchiul fasciculului His. Datorita existentei si a unor ramuri inconstante iriga uneori si ramificatia posterioara a ramurii stangi a fasciculului His. De-aici rezulta ca un IMA posterior poate conduce la tulburari de ritm periculoase.
Artera coronara stanga da o ramura inconstanta pentru ramificatia posterioara a ramurii stangi a fasciculului His. Artera descendenta anterioara, ramura a coronarei stangi, iriga ramura dreapta a fasciculului His.
Diagnosticul EKG evolutiv al IM
- stadiul I sau precoce (primele minute de la debut si dureaza intre 30 si cateva ore): are loc ascutirea undei T, care apare negativa / pozitiva, adanca / inalta si simetrica. Segmentul ST este izoelectric, sau schiteaza sub- sau supradenivelare ST. Imaginea evolueaza rapid spre constituirea undei monofazice ST-T ;
- stadiul II : dureaza de regula pana la 24 de ore si este stadiul care se surprinde cel mai frecvent in clinica. Astfel segmentul ST este mult supradenivelat, ingloband si unda T, realizand impreuna o unda in dom. Inca din primele ore incepe sa apara unda Q patologica in derivatiile directe, care creste treptat, iar supradenivelarea ST tinde sa coboare ;
- stadiul III sau intermediar este intre zilele 2 7 de evolutie post-IM. In derivatiile directe este prezenta unda Q (cu atat mai mare si mai adanca cu cat IM este mai extins !), segmentul ST este in curs de revenire spre linia izoelectrica si devine tot mai scurt, iar unda T negativa si ascutita evolueaza spre apogeul ei de amplitudine si durata. Stadiul III se incheie odata cu revenirea segmentului ST la linia de baza ;
- stadiul IV sau tardiv dureaza cateva saptamani, fiind caracterizat prin prezenta undelor de necroza Q (in derivatiile directe) si R (in derivatiile indirecte) si de ischemie (T-ul coronarian amplu, larg, simetric si ascutit. In timp unda T isi reduce treptat amplitudinea ;
- stadiul V sau cicatricial, incepe atunci cand unda T, dupa ce si-a pierdut mult din amplitudine, pastreaza un aspect stationar. In aceasta faza se ajunge in 1-3 luni de la debutul IM. Semnul de necroza (unda Q) este stationar, extrem de rar regresiv, lipsesc semnele de leziune, iar unda T, desi negativa (se poate chiar pozitiva intre timp !), isi pierde in majoritatea derivatiilor caracterul coronarian, luand un aspect nespecific.
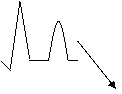
![]()
![]()
![]()
![]() sau
sau
sau
sau
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
Stadiul II Stadiul III Stadiul IV
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
Stadiul I Stadiul V
Modificarile undei T
Este negativa in mod normal in aVR si-n V1, iar pana-n jurul varstei de 30 de ani si-n V2.
- T inalt : vagotonie, bloc AV gr. I, prima faza a IMA (T hipoxic), hiperpotasemie ;
- T aplatizat : hipopotasemie, miocardita, boala coronariana, HVS incipienta ;
- T negativ preterminal : normal in DIII, la tineri si-n V3 V4. Patologic : HVS, boala coronariana, efect digitalic, pericardita ;
- T negativ terminal este asa-numita ischemie sub-epicardica din boala coronariana. Alte situatii : intoxicatii, miocardita, pericardita, infiltratie neopazica sau reumatica.
Modificarile undei U
Unda U este o oscilatie care apare uneori dupa unda T.
- U inalt : vagotonie, bradicardie, inima de sportiv, hipopotasemie, afectiuni SNC, hipertiroidie ;
- U negativ sau / si bifazic este intotdeauna patologic. Apare in HVS (mai ales in DI si V4 V6), in incarcarile drepte de volum sau de presiune (in special in DII, DIII, V1 V2), in boala coronariana (asociindu-se frecvent cu o subdenivelare ST), dupa un IM, embolie pulmonara, bloc de ramura, extrasistole.
-
1. Emfizemul pulmonar determina de-obicei un microvoltaj in toate derivatiile, adesea existand si o derivatie axiala dreapta datorata unei HVD. Alte situatii in care se intalneste microvoltaj (sub 0,7 mV) sunt reprezentate de : obezitate, revarsat pericardic, perete muscular pectoral extrem de bine dezvoltat, derivatii defectuoase, constrictie pericardica, hipotiroidie ;
2. Embolia pulmonara apare pe EKG sub forma QIIISI + subdenivelare ST in DII + T negativ in V1 V4. Exista si o tendinta la deviatie axiala dreapta. Embolia pulmonara poate produce un BRD sau incarcare VD, care se remit de-obicei cand starea pacientului se amelioreaza ;
3. Potasiul
a) hiperpotasemia moderata = P plat si largit + QRS largit + T ascutit ;
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]() R T
R T
P
Q S
- extrema = lipsa undei P + QRS foarte larg si deformat ;
R


![]()

![]() T
T
S
b)hipopotesemia moderata = T aplatizat si unda U mare
![]()
![]() R
R
U
![]() P T
P T
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
Q S
- extrema = T subdenivelat + U proeminenta
![]()
![]() R
R
![]() P U
P U
![]()
![]()
![]()
![]() T
T
![]()
Q S
4. Calciul
a) hipercalcemie = QT scurtat
b) hipocalcemie = QT alungit
5.Supraincarcarea ventriculara = semne de hipertrofie ventriculara + subdenivelare ST ;
![]()
![]() 6.Pericardita = ST supradenivelat, aplatizat sau concav + / - unda T decalata +
semne de hipovoltare ;
6.Pericardita = ST supradenivelat, aplatizat sau concav + / - unda T decalata +
semne de hipovoltare ;

7.Digitala determina o inclinare in jos a segmentului ST, dandu-i aspectul clasic in chiuveta
![]()
![]() chiuveta
chiuveta
![]()
![]()
- supradozarea digitalica poate determina : bloc sino-atrial, atrio-ventricular, tahicardie cu disociatie atrio-ventriculara, TPA cu bloc ;
- intoxicatia digitalica poate da : ESV, bi-tri-cvadri-geminism, FA, FV,TPV ;
ATENTIE : o supradozare digitalica este agravata de hipokaliemie, hipotiroidism, hipercalcemie, hipomagneziemie !!!
8.Angina vasospastica (Prinzmetal) sau sindromul intermediar prezinta modificari ale segmentului ST si undei T ca si in infarct (existand semne de leziune si ischemie acuta), dar lipseste unda Q patologica. Este mai greu de facut diagnosticul diferential cu IM din stadiul II, pre-unda Q ;
![]()
![]()
![]() Supradenivelare ST
Supradenivelare ST
![]()
![]() T negativ
T negativ
9. Chinidina = P larg si crosetat + QRS larg + QT alungit + subdenivelare ST + unda U
![]()
![]() R
R
P U
![]()
![]() T
T
![]()
![]()
![]()
![]()
![]()
Q S
- intoxicatia chinidinica da un aspect de hula
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
10. Ritmul electro-stimulat sau pacemakerul se recunoaste pe traseul EKG printr-un segment vertical situat inaintea complexului QRS, cu atat mai mare cu cat bateria electro-stimulatorului este mai buna (si reciproc). In general acest segment inlocuieste unda P in toate derivatiile ! Complexul QRS are adesea forma de M, specifica unui bloc de ramura.
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]() Unda de pacemaker
Unda de pacemaker
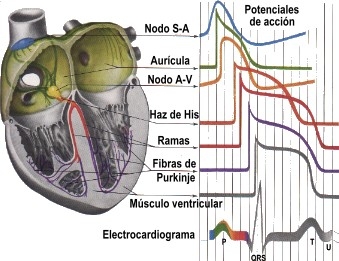  | 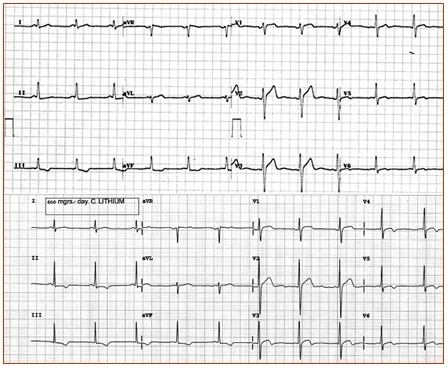  |
Am spus mai inainte ca inima functioneaza generandu-si propriul curent electric, cu ajutorul caruia transmite semnalul contractiei sincronizate a came [...] |
Amenoreea primara (vezi p. 12). Reprezinta lipsa inceperii menstrualei. Necesita investigatii suplimentare la o fata de 16 ani sau la una de 14 ani ca [...] |
Prin definitie, este vorba despre o nastere care isi urmeaza cursul si ritmul ei firesc, fara interventia celor care o asista pe viitoarea mama. Pentr [...] |
Copyright © 2010 - 2024
: eSanatos.com - Reproducerea, chiar si partiala, a materialelor de pe acest site este interzisa!
Informatiile medicale au scop informativ si educational. Ele nu pot inlocui consultul medicului si nici diagnosticul stabilit in urma investigatiilor si analizelor medicale la un medic specialist.
Termeni si conditii - Confidentialitatea datelor - Contact